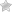Боль в груди давящего, сжимающего или жгучего характера, которая нередко отдает в плечо, шею, челюсть, лопатки – таковы симптомы стенокардии, известной под названием «грудная жаба». Это заболевание является разновидностью ишемической болезни сердца (ИШБ) и может спровоцировать инфаркт. Знания о симптомах недуга позволяют при первых признаках приступа своевременно принять меры, сократить время болевых ощущений, снизить силу их проявления, избежать неприятных последствий.
Обусловленность симптоматики
Приступ стенокардии возникает из-за временного несоответствия подачи крови к сердцу и его потребностью в ней. В результате появляется острая недостаточность коронарного кровоснабжения. Это приводит к нехватке кислорода, которая вызывает нарушение окислительных процессов в сердечной мышце и избыточное скопления в ней неокисленных продуктов обмена (молочной, угольной, пировиноградной, фосфорной кислот) и других метаболитов.
Грудная жаба возникает из-за сужения просвета коронарных артерий. Основная причина такого состояния – атеросклероз коронарных артерий, при котором сужается просвет в сосудах из-за отложения холестерина на стенках артерий. Реже стенокардия является следствием инфекционных или аллергических заболеваний. Приступ случается, когда сердечной мышце требуется больше кислорода, чем она получает через суженные сосуды. Причиной могут быть следующие ситуации:
- физическая нагрузка;
- сильное эмоциональное возбуждение;
- переедание;
- холод;
- повышение артериального давления.
Отличительные особенности
Симптомы грудной жабы легко перепутать с инфарктом миокарда. Необходимо понимать, что это два разных состояния, поскольку приступ стенокардии является результатом временного ухудшения поставки крови к сердцу. Такая ситуация быстро проходит – приток плазмы, а вместе с ней кислорода, быстро возобновляется до показателей, предшествующих недомоганию.
При инфаркте происходит полное прекращение подачи крови к сердцу, из-за чего в нем начинаются необратимые изменения – начинается некроз тканей. Боль за грудиной в этом случае более выражена, человек теряет способность ходить, двигаться, наступает парез, паралич. Если ему не будет оказана помощь на протяжении нескольких минут, вероятность смерти высока.
При стенокардии наблюдается иная картина. Болевые симптомы длятся от нескольких секунд до получаса, и быстро исчезают после прекращения нагрузки или приема нитратов короткого действия. Самый простой метод снять приступ – положить Нитроглицерин под язык. Этот препарат выполняет следующие функции:
- снимает боль;
- снижает потребность сердечной мышцы в кислороде;
- улучшает доставку кислорода к участкам, где его особенно не хватает;
- увеличивает сократительную способность миокарда;
- снимает спазмы коронарных артерий.
В этом случае надо срочно обратиться к врачу, пройти обследование и придерживаться назначенной схемы лечения.
Еще одно заболевание, симптомы которого можно спутать с грудной жабой – остеохондроз грудного отдела позвоночника. При этом недуге боли чаще возникают в спине, но иногда могут отдавать в грудину. Отличить остеохондроз от грудной жабы можно по тому, что приступ случается при повороте туловища или работе руками, продолжаются долго, более суток, или наоборот – носят простреливающий характер. Если есть сомнение, можно сделать тест с Нитроглицерином – положенная под язык таблетка эффекта не принесет.
Напоминать стенокардию могут симптомы межреберной невралгии. При этом состоянии происходит раздражение или сжатие расположенных между ребрами нервов. В этом случае человек ощущает ноющие или пронзительные боли при вдохе, кашле, резких движениях. Отличить заболевания можно по их продолжительности: боль при межреберной невралгии способна длиться несколько суток, Нитроглицерин неэффективен.
Боль в груди, напоминающая грудную жабу, способна появиться, когда человек двигается. Причиной могут быть следующие заболевания:
- Спонтанный пневмоторакс. Состояние, при котором происходит нарушение целостности висцеральной плевры, из-за чего происходит поступление воздуха из легких в плевральную область.
- Холодовая бронхиальная астма. При выходе на улицу на мороз у больного вместо ярко выраженного астматического приступа может появиться во время ходьбы чувство сжатия или сдавливания за грудиной.
Некоторые заболевания проявляют себя симптомами стенокардии, когда больной отдыхает. Одним из них является диафрагмальная грыжа. Так называют отверстие в диафрагме, через которое органы из брюшной полости проникают в грудную клетку. Патология часто встречается у пожилых полных женщин. Затрудняет диагностику тот факт, что грудная боль очень похожа на стенокардию, присутствует эффект от приема Нитроглицерина.
Отличить диафрагмальную грыжу можно по тому, что боль появляется, когда пациент хорошо поел и лег отдохнуть. Кроме того, для этой патологии характерен симптом «мокрой подушки», когда после сна на наволочке в районе рта появляется влажное пятно.
Еще один недуг – спазм пищевода, который соединяет полость рта с желудком. Симптомы этого состояния больше других внесердечных заболеваний напоминают грудную жабу. Пациенты жалуются на боль за грудиной, которая отдает в челюсть и отступает после приема Нитроглицерина. Заподозрить диагноз можно по тому, что боль появляется во время отдыха и отсутствует при движении, а у пациента присутствуют преходящие нарушения глотания.
Признаки приступа стенокардии
Основным симптомом грудной жабы является приступообразная боль в районе сердца, при которой появляется чувство сдавливания, жжения. Помимо неприятных ощущений в грудной клетке могут появиться следующие симптомы приступа стенокардии:
- тошнота;
- рвота;
- головокружение;
- одышка, удушье;
- изжога;
- колики;
- кратковременная слабость в левой руке.
Болевой синдром
При грудной жабе болевой синдром имеет свои особенности. В большинстве случаев он выходит за пределы грудной клетки, распространяется на близлежащие органы, со временем прогрессирует, что можно увидеть из следующей таблицы:
| Характеристика болевого синдрома | Особенности при стенокардии |
| Локализация | За грудиной. При описании симптома больные часто прикладывают сжатый кулак к груди, подчеркивая силу испытанных ощущений. По этой причине болезнь получила название «грудная жаба» |
| Иррадация (область распространение боли) |
|
| Связь с эмоциональной или физической нагрузкой | В большинстве случаев боль вызвана потребностью в увеличении потреблении кислорода на фоне физической или эмоциональной нагрузки. Возникает она в следующих ситуациях:
|
| Продолжительность | На начальном этапе приступы длятся от 30 сек. до 3 мин. По мере развития заболевания могут продолжаться до получаса. Более длительный приступ указывает на инфаркт миокарда |
| Прогрессирование | На начальном этапе пациент ощущает дискомфорт. По мере развития стенокардии он сменяется выраженным болевым синдромом, который может сопровождаться нарушением дыхания, бледностью, потливостью, страхом смерти. Боль бывает настолько сильной, что человек перестает двигаться и неподвижно замирает, ожидая прекращение приступа.
Развитие болезни приводит к тому, что приступы случаются при более низкой нагрузке, чем раньше. При прогрессировании заболевания грудная жаба может возникать во время отдыха |
Индивидуальные проявления
У некоторых больных приступ протекает без типичных для заболевания симптомов. Принято выделять следующие разновидности атипичной формы:
- Аритмическая. Боль в груди может отсутствовать, вместо этого наблюдаются нарушения ритма сердца, которые носят преходящий характер и через некоторое время исчезают. Иногда недуг вызывает фибрилляцию предсердий, тогда аритмия сохраняется и после окончания приступа. Основная причина аритмической стенокардии – физическая нагрузка.
- Астматическая. Наблюдается, если приступ длится около 10-20 мин., а у пациента больное сердце (постинфарктное состояние, порок). Астматическая форма возникает, когда мышца миокарда не может сжаться с силой, достаточной для того, чтобы переместить всю поступившую в левый желудочек кровь. Во время ишемии это приводит к застойным явлениям в легких, результатом чего начинается астма, сопровождающаяся удушьем, брадикардия (20-30 уд./мин.). При длительной стенокардии может развиться недостаточность левого желудочка, сердечная астма перейти в отек легких.
- Периферическая. Эта форма часто остается незамеченной, поскольку ишемия хоть и возникает, боль в грудной клетке отсутствует.
Нетипичными проявлениями грудной жабы являются случаи, когда боль продолжается несколько часов и не связана с какими-либо нагрузками. Патология сопровождается учащенным ритмом сердца, повышением артериального давлением, чувством страха за жизнь. Когда боль прекращается, остается чувство слабости, разбитости, недомогания. Такой вариант часто встречается у пожилых людей, у которых много сопутствующих заболеваний, а также при гормональных или вегетативных нарушениях.
Симптомы приступа в зависимости от вида стенокардии
Грудную жабу принято делить на три типа – стабильную, нестабильную, спонтанную. Нестабильная форма разделяется еще на несколько разновидностей: ВВС (впервые возникшая), прогрессирующая, постинфарктная/послеоперационная. Для каждой из этих разновидностей характерны свои проявления заболевания.
Стабильная
Приступы, которые повторяются более месяца и не отличаются разнообразием – это стабильная стенокардия. Сердце схватывает во время нагрузок или эмоционального перенапряжения, поэтому врач говорит о стенокардии напряжения. Стабильную форму принято делить на четыре группы:
- 1 ФК. Проходит незаметно, приступы у мужчин и женщин бывают лишь при очень сильных нагрузках.
- 2 ФК. Сердце сжимается, когда человек проходит более 500 метров, поднимается на 2-3 этаж, испытывает эмоциональное возбуждение. Спровоцировать приступ способен холод.
- 3 ФК. Симптомы проявляются после 150-200 метров ходьбы по ровной местности, поднятия на первый этаж, сильного волнения.
- 4 ФК. Грудная жаба появляется после минимального напряжения. Человек не может делать простые физические действия.
Нестабильная
В отличие от стабильной стенокардии, для нестабильной формы характерны постоянно меняющиеся симптомы: частота, продолжительность, сила приступов. Их появление невозможно предсказать, они могут начаться как днем, после физических нагрузок, так и ночью, когда человек отдыхает.
Если сердце сжимается во время отдыха – это стенокардия покоя. Она может проявиться ночью, часто бывает утром после пробуждения. Ее появление часто вызывает повышение артериального давления или эмоциональное напряжение, но спровоцировать ее появление способно простое изменение положения тела. Стенокардия покоя нередко возникает спустя две недели после инфаркта.
Нестабильная форма может привести к инфаркту миокарда и связанным с ним осложнениям. По этой причине больной должен постоянно наблюдаться у врача, который для определения степени и характера заболевания использует разные таблицы. Одна из классификаций выглядит следующим образом:
| Класс | Особенности |
| По выраженности симптомов | |
| I | Сюда относят больных со следующими формами стенокардии напряжения:
|
| II | Пациенты с подострой формой стенокардии покоя. Так называют состояние, при котором приступ был один или несколько раз на протяжение месяца, но не в ближайшие 48 часов |
| III | Пациенты с острой формой заболевания. Это состояние характеризуется одним и более приступом на протяжении последних 48 часов, когда человек отдыхает |
| По условиям возникновения | |
| А | Вторичная форма. Сюда относят больных, у которых болезнь развивается на фоне провоцирующих факторов. Среди них:
|
| В | Первичная форма. Болезнь развивается без очевидных причин |
| С | Постинфарктная нестабильная форма. Приступ появляется в первые 10-14 дней после инфаркта |
Спонтанная
Редкой формой является спонтанная, известная под названием стенокардия Принцметала. Причина патологии – спазм питающих сердце сосудов, при котором произошел подъем сегмента S-T (период цикла, когда оба желудочка сердца охвачены возбуждением). Это заболевание может развиться даже на начальной стадии атеросклероза. Для патологии характерно появление интенсивной боли в состоянии покоя в ночные или предутренние часы. Среди симптомов – резкое потемнение в глазах, скачок давления, сбитый сердечный ритм.
Спонтанная форма редко приводит к инфарктам, поскольку спазм не бывает длительным. Если во время приступа сделать электрокардиограмму, диагностика покажет данные, схожие с острым инфарктом миокарда, но в отличие от последнего, такая картина будет длиться не более 5 минут, после чего кривая ЭКГ восстанавливается. Иногда во время приступа происходит нарушение электрической функции сердца, что приводит к нарушению ритма. В некоторых случаях это может спровоцировать летальный исход (например, при желудочковой тахикардии).
Что такое стенокардия?
Простыми словами, стенокардия с точки зрения кардиологии: это хроническая форма ишемической болезни сердца, в отличие от инфаркта миокарда, который является острой формой ишемии сердца. Эти заболевания, как и третья форма ИБС – кардиосклероз – тесно взаимосвязаны, поскольку все они вызваны недостаточностью кровоснабжения сердечной мышцы.
Стенокардия – это наиболее часто встречающаяся форма ишемической болезни сердца: она диагностируется практически у каждого второго пациента, жалующегося загрудинные боли и ощущение сдавливания в области сердца. Эта симптоматика и определила название заболевания: с греческого оно переводится как стеснение или сжатие сердца. Стенокардию также называют коронарной болезнью сердца. Ранее у врачей бытовало название грудная жаба, которое сейчас встречается в основном в просторечии.
Вследствие нарушения сердечного кровообращения у человека возникают болезненные ощущения различной интенсивности и локализации: боль может быть слабовыраженной или же настолько сильной, что человека охватывает страх смерти.
Мужчины болеют стенокардией чаще, чем женщины, также чётко выражена возрастная зависимость: чем старше человек, тем выше вероятность, что у него разовьётся ишемическая болезнь. В возрастной группе старше 60 лет риск коронарной болезни сердца резко повышается.
Ранее считалось, что увеличенное количество (в процентном соотношении) относительно молодых людей со стенокардией свидетельствует об общих неблагополучных тенденциях социального развития в рассматриваемом регионе (нищета, голодание, низкий уровень медицинского обслуживания и прочее). Но последние исследования показывают, что в так называемых благополучных странах с высоким уровнем дохода стенокардия имеет тенденцию к омоложению из-за переедания и ограниченной физической активности, а также множества вредных привычек.
Для стенокардии как формы сердечной ишемии характерны приступообразные боли в области сердца, сопровождающиеся стеснением в груди, затруднённым дыханием и артимией. Это заболевание опасно тем, что может перерасти в:
- сердечную недостаточность;
- инфаркт миокарда.
Инфаркт миокарда может развиться, если сердечная мышца длительное время остаётся без кровоснабжения и таким образом превышается порог её выживаемости при гипоксии. В данном случае изменения, происходящие в тканях, необратимы.
Факторы риска
Факторы риска, которые определяют особенности развития, прогрессирования и проявления стенокардии, могут быть модифицируемыми и немодифицируемыми, иначе говоря – устранимыми и неустранимыми.
К неустранимым, или немодифицируемым, факторам прежде всего относится возрастной, за ним половой и генетический. Мужчины более, чем женщины, рискуют заболеть стенокардией в возрастном промежутке до 55 лет: до этого возраста в женском организме успешно вырабатываются в достаточном количестве женские половые гормоны эстрогены, которые выступают как естественная защита сердца и сердечных сосудов.
С наступлением климактерического периода гормональный баланс в женском организме нарушается, поскольку угасает функция яичников, и эстрогенов вырабатывается всё меньше. Поэтому у людей в 55-60 лет частота заболеваемости равна у представителей обоих полов.
Что касается наследственного фактора, то люди, у которых родители страдают от ишемической болезни сердца или перенесли инфаркт миокарда, заболевают стенокардией чаще.
Устранимые, или модифицируемые, факторы не так фатальны, поскольку человек может влиять на их присутствие в своей жизнедеятельности. Чаще всего наблюдается тесная взаимосвязь патогенных факторов, и устранение одного может стать причиной исчезновения другого. Например, снижение калоража суточного рациона за счёт животных жиров влечёт за собой снижение уровня холестерина в крови.
Важно! Холестерин содержится только в животных жирах, поэтому надписи на ёмкостях с растительным маслом, которые убеждают в отсутствии холестерина в данном продукте, являются не более чем рекламным ходом. Стерины, которые содержатся в растительных продуктах, называются фитостеринами (микостеринами в грибах), и в атеросклеротических процессах не участвуют.
За этим следует естественное снижение веса (набранные лишние килограммы формируются за счёт жиров и углеводов, потребление которых тоже нужно контролировать), после чего наступает такая же естественно нормализуется артериальное давление.
Нормальным считается давление 140/90. Всё, что выше этого, уже можно рассматривать как гипертонию.
Модифицируемые факторы, влияющие на развитие стенокардии:
- нарушение липидного и липопротеинового обмена и повышение уровня этих веществ в крови (гиперлипидемия);
- избыточный вес;
- дефицит физической активности (гиподинамия);
- повышенное артериальное давление (артериальная гипертензия);
- сахарный диабет 1-го и 2-го типа (инсулинозависимый и инсулинонезависимый);
- анемия (в том числе железодефицитная);
- повышенная вязкость крови;
- гормональные нарушения (к ним можно отнести употребление женщинами гормональных оральных контрацептивных средств и ранний климакс);
- курение;
- интоксикация (в том числе алкогольная).
Высокую степень влияния имеет также психоэмоциональный фактор: стрессы, потрясения, депрессивные состояния и т.д.
- Причиной гиперлипидемии является и статичный образ жизни: человек всё чаще предпочитает пешую прогулку поездке на автомобиле или в общественном транспорте, а подъём по ступенькам лестницы – лифту. Вместо активного досуга выбирается компьютер, телевизор и другие статичные формы отдыха, вред которых усугубляется параллельным употреблением вредной пищи (фастфуд, пиво, чипсы, сладкие газированные напитки и прочее).
- Подавляющее большинство пациентов со стенокардией (свыше 95%) страдает от холестериновых бляшек в коронарных артериях. Такие холестериновые отложения опасны ещё и тем, что они способствуют процессу образования тромбов, закупоривающих просвет кровеносных сосудов. Повышенный холестерин сопровождается тучностью, поэтому рацион больного должен быть кардинально пересмотрен со строгим ограничением суточного употребления холестерина и поваренной соли. А пищевая клетчатка должна занять главное место в меню.
- Очень вредно курение: вдыхание продуктов сгорания табака вызывает ту же реакцию, что и отравление угарным газом, только в слабовыраженной форме. Причина – при курении повышается концентрация в крови соединения под названием карбоксигемоглобин. При этом угнетается функция гемоглобина связывать молекулы кислорода, что вызывает гипоксию, артериальные и коронарные спазмы, артериальную гипертензию. Курильщики чаще некурящих умирают от инфаркта миокарда и других заболеваний сердечно-сосудистой системы.
- Также на развитие стенокардии влияют такие факторы риска как дисфункция эндотелия, тахикардия, иммунная реакция и пр.
Если при сборе анамнеза обнаруживается присутствие более чем двух факторов, это уже играет на повышение суммарного риска. Все факторы должны быть учтены для определения терапевтической тактики и вторичных профилактических мер по предупреждению рецидива заболевания. Приступы стенокардии могут быть спровоцированы также слишком холодной погодой.
Причины возникновения
Причины развития стенокардии кроются в острой недостаточности кровоснабжения сердечной мышцы. Коронарная сосудистая недостаточность приводит к нарушению перфузии миокарда и последующей ишемии. Кардиомиоциты не получают того объёма кислорода, которое необходимо для поддержания функциональности сердца. Возникающие при этом нарушения выражаются в:
- избыточном накоплении в миокарде продуктов обмена веществ (к ним относятся молочная, угольная, фосфорная, пировиноградная и прочие кислоты);
- нарушении ионного равновесия;
- угнетении синтеза АТФ.
Последовательность происходящих в миокарде изменений запускает так называемый ишемический каскад. Что это значит: в результате нарушения коронарного кровообращения происходит дисфункция миокарда – вначале диастолическая, а затем и систолическая, что приводит к электрофизическим нарушениям (что подтверждается соответствующими изменениями на электрокардиограмме). Конечный итог всех этих изменений – выраженная болевая реакция и развитие стенокардии.
Основная причина, которая ведёт к стенокардии в частности и ишемической болезни сердца в целом, это сужение коронарных сосудов, которое, в свою очередь, вызвано проявлениями атеросклероза (так называемый атеросклеротический стеноз – сужение коронарных артерий). О приступах стенокардии можно говорить, когда просвет этих кровеносных сосудов сужается вполовину и более.
Другие факторы, от которых зависит степень тяжести стенокардии – это:
- протяжённость суженного участка кровеносного сосуда;
- локализация сужения;
- общий объём коронарных артерий, поражённых стенозом.
Стенокардия отличается сочетанным патогенезом, поэтому кроме атеросклеротической обструкции, влиять на характер, частоту и интенсивность стенокардических приступов могут как тромбофилия с образованием тромбов, так и спазмы венечных артерий (ангиоспазмы). Кардиоспазм может носить и рефлекторный характер при:
- желудочно-кишечных патологиях, таких как диафрагмальная грыжа, желчнокаменная болезнь, сужение пищевода и т.д.;
- инфекционных заболеваниях;
- аллергических реакциях организма;
- ревматоидном и сифилитическом поражении кровеносных сосудов – аортите, периартериите, васкулите и эндартериите.
Все эти проявления нарушают высшую нервную регуляцию коронарных артерий сердца.
Виды
Упрощённо можно разделить все случаи стенокардии на два вида: стенокардия напряжения и стенокардия покоя. Первая возникает при физической либо психоэмоциональной нагрузке, выраженном влиянии эндогенных или экзогенных факторов на кровоснабжение сердечной мышцы. При стенокардии покоя приступы возникают преимущественно в ночное время, без видимых причин.
Согласно международной классификации, различают следующие виды и подвиды стенокардии:
- стенокардия напряжения – впервые возникшая, стабильная и нестабильная (прогрессирующая);
- стенокардия спонтанная (другие названия – вазоспастическая или особая).
При стенокардии напряжения появляются боли за грудиной при значительных нагрузках, купируемые медикаментозно или проходящие в состоянии покоя. При впервые возникшей стенокардии приступы длятся не более 30 дней со дня первого приступа. Далее может наблюдаться регресс (затухание), стабилизация или прогрессирование патологии.
Стабильной считается стенокардия при проявлениях, длящихся более 4 недель со дня первого приступа. Стадии стабильной стенокардии различаются в зависимости от физической кондиции пациента, позволяющей те или иные нагрузки, и соответствующей принадлежности к функциональным классам 1-4.
Для 1 класса характерны стенокардические приступы только в тех случаях, когда присутствует длительная и чрезмерная физическая нагрузка. В остальных случаях (обычная нагрузка) человек чувствует себя хорошо и нагрузку переносит нормально.
2 класс характеризуется некоторым ограничением физической активности:
- при пешей ходьбе без подъёмов на дистанцию более 0,5 км;
- при подъёме по ступенькам на высоту, соответствующую 2 этажу.
При этом приступы болезни могут развиться под влиянием ветреной и холодной погоды, психоэмоционального перевозбуждения и сразу после пробуждения.
При 3 классе отмечается резкое ограничение физической активности – стенокардические проявления наступают после 100 метров спокойным шагом и подъёма на первый этаж.
4 класс – самый тяжёлый, для начала приступа достаточно даже слабой нагрузки, а в тяжёлых случаях стенокардия проявляется и в состоянии покоя.
При нестабильной, или прогрессирующей, стенокардии приступы болезни учащаются, становятся более продолжительными и тяжёлыми при стабильной (неизменной) физической нагрузке.
Стенокардия вазоспастическая обусловливается спонтанными спазмами коронарных артерий. При спонтанной стенокардии приступы наблюдаются только в состоянии покоя (отсюда и второе название – стенокардия покоя) и ночью или в рассветные часы. Это состояние отмечали ещё древние, называвшие его «dolor ignis ante lucem» – свирепая тоска перед рассветом. Выражение хорошо передаёт состояние человека, испытывающего сердечную боль на границе сна и пробуждения.
Симптомы стенокардии: как распознать первые признаки приступа?
Первые признаки стенокардии – чувство стеснения и загрудинная боль, которая может смещаться влево к сердцу. Для стенокардии характерна широкая палитра болевого синдрома: режущая, тянущая, давящая, жгучая и иная боль. Вариабельна и интенсивность, от еле заметного сдавливания без особой боли до резких болевых ощущений.
Как отличить первые признаки стенокардии от таковых при остром инфаркте миокарда: приступ стенокардии успешно купируется приёмом нитроглицерина. Если болезнь уже на тяжёлой стадии, возможен повторный приём медикаментозного препарата, но не более двукратного повтора. Боль проходит в течение 2-5 минут. При инфаркте же миокарда нитроглицерин не оказывает сколь либо выраженного терапевтического эффекта.
Другие признаки: бледность лица, затруднённое дыхание, возможная иррадиация (отдача) боли в верхнюю левую часть туловища (лопатку, плечо и т.д.), а также под нижнюю челюсть.
Другие симптомы, по которым можно отличить стенокардию: состояние больного улучшается в состоянии покоя, но не лёжа, а самому приступу способствует физическая или психоэмоциональная перегрузка.
Наряду с болевым синдромом, бледностью и затруднением дыхания, симптомы у взрослых включают в себя:
- иррадиацию боли;
- выраженную зависимость проявлений заболевания от увеличения физической или психической нагрузки;
- бледность лица;
- онемение и гипотермия рук;
- учащённый ритм сердечных сокращений с возможными перебоями.
У больного во время приступа стенокардии характерное страдальческое выражение лица, при сильной боли человек говорит о страхе смерти или утверждает, что он умирает. Характерная поза – замершая, с рукой, прижатой к груди.
Стенокардия: что надо делать, а что нельзя?
Часто у больных стенокардией внезапно проявляются соответствующие симптомы, и лечение в этих случаях прежде всего заключается в правильной первой помощи.
Что делать, если у человека начался приступ стенокардии:
- Прежде всего нужно вызвать скорую неотложную помощь, после чего обеспечить для человека состояние покоя – усадить (но не укладывать! Положение лёжа усугубляет состояние больного).
- Дать таблетку нитроглицерина или капнуть 2-3 капли жидкого препарата на кубик рафинада и дать рассасывать. В случае необходимости данную процедуру можно повторить ещё два раза, но не более – иначе может резко понизиться артериальное давление.
- Расстегнуть ворот одежды, облегчить дыхание. Если больной находится не на улице, нужно проветрить помещение, чтобы обеспечить максимальный доступ кислорода.
- Немаловажное значение имеет психологический фактор: нужно успокоить человека и убедить его в необходимости спокойного глубокого дыхания.
Последствия и осложнения приступа
Если приступ стенокардии затянулся и не купируется медикаментозно, существует высокий риск его перерастания в инфаркт миокарда. При стабильной стенокардии и отсутствии надлежащего лечения (и/или присутствии отягчающих факторов) наступают осложнения в виде кардиосклероза и хронической сердечной недостаточности.
Самое тяжёлое осложнение – инвалидизирующие последствия стенокардии, переросшей в инфаркт миокарда. В крайних случаях не исключён летальный исход, если больному не будет оказана своевременная первая помощь.
Диагностика
Главное значение для диагностики стенокардии имеет электрокардиограмма, расширенную клиническую картину даёт суточный мониторинг ЭКГ. Применяются также такие методы как велоэргометрия и сцинтиграфия миокарда. Это позволяет определить степень патологических изменений в коронарных сосудах и сердечной мышце, а также их локализацию.
Назначаются лабораторные анализы крови на наличие различных веществ и на определение изменения характеристик крови. Обязательна коагулограмма.
Лечение стенокардии у взрослых
Лечение стенокардии включает в себя купирование и предупреждение приступов и осложнений стенокардии.
Чем лечить? В плановую медикаментозную терапию входят:
- антиишемические (антиангиальные) препараты;
- пролонгированные нитраты (изосорбид динитрата и др.);
- бета-адреноблокираторы (например, анаприлин);
- блокаторы кальциевых каналов (верапамил и т.д.),
- а также такие лекарственные средства как молсидомин, триметазидин и прочие.
Целесообразной является медикаментозная терапия с применением препаратов группы статинов (антисклеротические), антиоксидантов (токоферол) и антиагрегантов (аспирин, аспирин кардио и пр.). При тяжёлой стадии заболевания показано хирургическое лечение, наиболее распространённым из всех методов является аортокоронарное шунтирование.
Что точно надо делать при стенокардии, а что нельзя делать лучше уточнить у кардиолога. Ведь терапия бывает эффективной только тогда, когда она носит систематический характер и сопровождается изменениями жизненного уклада: отказом от курения и алкоголя, нормированием разумной физической активности, рациональным питанием с преобладанием свежих фруктов и овощей, и обязательным режимом дня.
Препараты для лечения стенокардии
Врачи обычно назначают больным стенокардией несколько препаратов одновременно. Одни из них снимают приступы, другие — улучшают долгосрочный прогноз. Приходится принимать много таблеток, но все они нужны. Не прекращайте самовольно принимать лекарства. Обсудите с врачом возможность дополнить их натуральными средствами, о которых рассказано ниже.
| Нитраты | Расслабляют кровеносные сосуды и расширяют их просвет. Таблетки нитроглицерина под язык снимают приступы боли в груди. Также нитроглицерин можно принимать для профилактики перед физической нагрузкой или стрессовыми ситуациями. |
| Аспирин | Тормозит формирование тромбов — сгустков крови. Это уменьшает риск инфаркта миокарда. Возможно, врач назначит вам принимать аспирин ежедневно для профилактики инфаркта. Это изредка вызывает желудочные кровотечения. Но для людей, болеющих стенокардией, польза от аспирина — выше, чем риск. |
| Плавикс или Брилинта | Лекарства для профилактики образования тромбов — это клопидрогел (Плавикс), тикагрелор (Брилинта) и некоторые другие препараты. Их могут назначить в дополнение к аспирину или вместо него. Возможные побочные эффекты — кровотечения, синяки. Однако польза может быть выше, чем риск. |
| Бета-блокаторы | Гормон эпинефрин (адреналин) заставляет сердце биться быстрее и сильнее, а бета-блокаторы частично тормозят его действие. В результате, пульс и нагрузка на сердце уменьшается. Понижается кровяное давление, частота приступов боли в груди и риск инфаркта. |
| Статины | Статины уменьшают холестерин в крови и другими способами понижают риск инфаркта. Они могут вызывать боль в мышцах, утомляемость, нарушения памяти, но зато отодвигают инфаркт и продлевают жизнь на несколько лет. Больным стенокардией их нужно принимать обязательно. Отменять эти препараты следует, только если побочные эффекты становятся непереносимыми. |
| Антагонисты кальция | Иначе называются блокаторы кальциевых каналов. Эти препараты расслабляют и расширяют сосуды, облегчая ток крови к сердцу. Частые побочные эффекты — отеки, сыпь на коже. Доктор Синатра считает, что таблетки магния с витамином В6 делают то же самое, что антагонисты кальция, но без вредных побочных эффектов. |
Принимайте лекарства каждый день в дозировках, в которых вам их назначили. Храните достаточный запас всех таблеток дома, а также на даче и в машине. Выясните, для чего вам назначили лекарства, в чем заключается эффект каждого препарата. Это легко сделать, и польза от приема таблеток намного увеличится.
Сколько длится курс лечения?
Курс лечения стенокардии должен быть длительный, как правило, пожизненный. Нельзя самовольно делать перерывы в приеме лекарств, снижать их дозировки.
Это может привести к тому, что стабильная стенокардия перейдет в нестабильную, а то и случится инфаркт. Если вы хотите отменить какие-то лекарства или снизить их дозировки — обсудите с врачом.
Но до консультации с доктором сами ничего не меняйте. Современные лекарства от сердечно-сосудистых заболеваний почти не вызывают побочных эффектов.
Неприятные симптомы, которые испытывают пациенты, обычно вызваны психологическими причинами, а также последствиями атеросклероза, который поразил сосуды, питающие их сердце, мозг и ноги.
В первую очередь нужно отметить, что такие снадобья достаточно эффективны при долговременном приеме, однако не следует думать – будто они смогут заменить современные медикаменты. Применять их разрешается исключительно в качестве дополнительных средств, и не более.
Все они способствуют:
- снижению плохого холестерина;
- растворению атеросклеротических бляшек;
- уменьшению давления крови;
- чистке сосудов;
- повышению их эластичности и проницаемости.
Смесь готовят следующим способом. Десять лимонов ошпаривают кипящей водой. Пять головок чеснока очищают. Все эти продукты перемалывают блендером или мясорубкой и заливают литром жидкого меда. Лучше всего взять такие сорта:
- гречишный;
- лесной;
- акациевый;
- подсолнечный;
- алтайский.
Готовое средство сберегают на холоде, в стеклянной посуде с плотно закрывающейся крышкой. Принимать необходимо по утрам перед едой, по две ложки столовые. Смесь рассасывают. Курс длится до того момента, пока не будет использована вся порция.
Восстановление и прогноз
Прогнозы и процесс восстановления зависят от многих факторов, в первую очередь неустранимых, главным из которых является возраст. Если пожилой больной с ишемической болезнью сердца выполняет все предписания врача и систематически принимает лекарства, такая поддерживающая терапия плюс отказ от вредных привычек и коррекция веса тела приводят к положительным результатам.
Диета
Стенокардия – напряжение, которое представляет собой вариант течения ИБС. Приступ может возникать на фоне неправильного питания. Первый признак, который говорит о том, что вы неправильно питаетесь при стенокардии это появление жжения в области груди.
Основная задача питания состоит в предотвращении приступов. При помощи определенных продуктов, есть возможность нормализовать обмен веществ, а также улучшить свертываемость крови.
Список запрещенных и разрешенных продуктов
Диетическое питание должно быть правильное и сбалансированное. В рацион входят только те продукты, которые богаты на витамины и микроэлементы. Для нормализации обмена веществ, а также для восстановления не только мышц, но и сосудов, врачи назначают пациенту диету №10.
Список разрешенных продуктов:
- Постные супы, приготовленные из овощей.
- Фрукты (несладкие).
- Яичный желток. Разрешается употреблять не более 2-х раз в неделю.
- Хлеб: ржаной или же пшеничный.
- Каши. Исключением является рисовая и манная.
- Мясо: кролик, нежирная индейка.
- Морская рыба.
- Напитки: некрепкий чай, овощные или фруктовые соки.
- Орехи.
Готовить блюда можно на сливочном масле пониженной жирности.
Исключить из рациона:
- Не употреблять насыщенные бульоны, приготовленные из рыбы или мясной продукции.
- Исключить печень.
- Сладкие и сдобные продукты.
- Запрещается при стенокардии кушать копченые, острые, а также соленые блюда.
Под строгим запретом колбасные изделия и разнообразные продукты с высокой жирностью.
Необходимо отметить, что стенокардия может протекать совместно с артериальной гипертензией или с сахарным диабетом. В этом случае больному нужно снизить потребление соли. Суточная дозировка соли должна составить 2-3 г.
При стенокардии, которая угрожает развитием инфаркта (нестабильная), в том числе и для хронических сердечников, необходимо соблюдать нормы калорийности. При нормальном весе употреблять 2900 ккал:
- Белков не более 100г.
- Жиры 90 г в день.
- Самая большая доза приходится на углеводы, в день не более 350 г.
При избыточном весе калорийность снижена, поэтому она составляет от 2000-2100 ккал в день.
- Жиров 70 г.
- Углеводов 300 г.
Включить рацион питания продукты богатые на:
- йод;
- цинк;
- калий;
- витамины из группы В;
- метионин;
- марганец.
Продукты, которые употребляет человек с ишемией сердца, должны быть богаты на витамин С.
Ретинол помогает предотвратить сужение сосудов. Витамин С способен быстро снизить давление. Помимо этого он оказывает хорошее расслабляющее действие, непосредственно на артерии. К дополнительным положительным качествам можно отнести способность уменьшать проницаемость сосудов.
Народные методы лечения
Народные целители стенокардию называют «грудной жабой», так как у больного возникает сильная боль и дискомфорт в области сердца.
| Название рецепта | Действие | Приготовление |
| На основе меда | Мед является хорошим источником микроэлементов, поэтому он положительно воздействует на работу сердечной мышцы.Польза:
|
Понадобится 1 кг лимона, очистить от цедры и перемолоть. В полученную массу добавить истолченных 10 головок чеснока и 1 кг натурального меда.Все перемешать и настаивать в темном месте на протяжении 7 дней.
Применение: по 1 ч. ложке 4 раза в день. |
| На основе трехцветной фиалки | Эффективно лечит стенокардию. Рецепт нормализует кровоснабжение и улучшает общее состояние | Заварить трехцветные фиалки в соотношении 1 чайная ложка на 300 мл воды.Принимать небольшими порциями в период обострения. |
| Отвар из подсолнухов | Повышает эластичность сосудов. | Высушенные цветки залить литром воды. Варить на медленном огне в течение 5 минут, затем настаивать час.Перед применением профильтровать, пить по полстакана в день.
Важно! Необходимо ежедневно готовить новые порции. Если выпить оставленный отвар со вчерашнего дня, положительного эффекта не настанет. |
| Настойка из пустырника | Улучшает работу сердечно — сосудистой, а также кровеносной системы.Рецепт помогает устранить болевой признак, эффективен при учащенном сердцебиении. | Высушенную траву залить 0.5 л кипятка (понадобится 2 чайные ложки основного ингредиента). Настаивать 8 часов.Применение: пить по 50 мл 3-4 раза в день. |
Перед приготовлением народного рецепта, проконсультироваться с лечащим врачом, чтобы избежать нежелательного побочного эффекта и осложнений.
Профилактика
Для улучшения качества жизни людям, страдающим приступами стенокардии, надо придерживаться определенных правил. Вот ТОП советов врача-кардиолога:
- Первое, что нельзя делать при стенокардии – это курить. Табакокурение должно быть полностью под запретом. Причем даже пассивное. Находиться среди курильщиков также опасно, как и курить самому.
- Перенос тяжестей и перегрузки организма противопоказаны, так же как и стрессы. Старайтесь избегать ситуаций, вызывающих негативные эмоции.
- Найдите для себя подходящий способ релаксации. Это могут быть различные медитации, занятия йогой, прогулки по любимым местам, ароматерапия.
- Чередуйте мышечную и умственную активность. Переключайтесь с физической деятельности на чтение, просмотр любимых передач и наоборот: не засиживайтесь перед телевизором дольше одного часа, заставьте себя подняться и заняться какой-нибудь двигательной деятельностью.
- Имеющим сопутствующие хронические заболевания необходимо контролировать и проводить профилактику этих заболеваний. Часто это такие заболевания, как гипертония, атеросклероз, сахарный диабет.
- Нельзя переедать. Переедание должно быть исключено как закон.
- Если у страдающего стенокардией есть лишний вес, надо обязательно заняться похудением. Это один из важных факторов успешного лечения стенокардии.
- Физические нагрузки надо ограничивать, они должны быть в разумных пределах. Посильная утренняя гимнастика, пешие прогулки не менее двух часов в день должны обязательно присутствовать в режиме дня.
- Также надо пересмотреть рацион питания. В период лечения стенокардии сердца и после него необходимо придерживаться здорового питания. Не надо употреблять жирные и соленые продукты. Соль и насыщенные жиры должны быть строго ограничены.
- Введите в рацион продукты, богатые полиненасыщенными кислотами омега-3. Они содержатся в красной морской рыбе, морепродуктах, авокадо, семенах льна и льняном масле, тыквенном масле.
- В ежедневной диете должны обязательно находиться цельно зерновые крупы, овощи и фрукты в свежем, сушеном и замороженном виде, зелень.
- Пища должна готовиться на пару или запекаться в духовке.
- Не надо готовить жареные блюда.
- Рацион питания не должен содержать сладких газированных напитков, чипсов, гамбургеров и чизбургеров.
- Не следует забывать о питьевом режиме. Во время лечения стенокардии надо стараться в течение дня выпивать не менее 1,5 литров чистой воды.
- Вечером последний прием пищи должен происходить не менее чем за два-три часа до сна.
- Ночной сон должен быть не менее восьми часов. Помещение для сна обязательно проветривайте и по возможности оставляйте открытыми на проветривание окна на ночь.
Самой лучшей профилактикой болезней сердца является здоровый образ жизни. Снижение содержания холестерина в крови, умеренные физические нагрузки, сбалансированное питание и отказ от вредных привычек.
В первую очередь для минимизации рисков, связанных с ишемией, необходимо позаботиться о том, чтобы больной начал вести здоровую жизнь. Ему, прежде всего, требуется:
- отказ от употребления любых табачных изделий, вредно даже находиться возле курящих людей;
- правильный режим питания;
- лечебная физкультура;
- снижение массы тела;
- регулярные осмотры у кардиолога;
- терапия сопутствующих сердечно-сосудистых и эндокринных патологий;
- избегать стрессов и треволнений;
- отказ от еды на ночь;
- регулярная релаксация;
- чередование физической активности с умственной и отдыхом;
- хороший ночной сон (не менее 8 часов).
Следует отметить, что рацион необходимо избавить от продуктов жирных и чрезмерно соленых. В то же время нужно есть больше рыбы, креветок, мидий, растительных масел.
Важно избегать рафинированной пищи – хлеб кушать только цельнозерновой. Сахар в чистом виде употреблять не стоит.
Каждый день надо есть овощи и фрукты, в том числе и высушенные. Еду необходимо готовить в пароварке или духовке.
Наилучшим видом физических упражнений является обычная ходьба. Но в любом случае необходимо перед этим посоветоваться с врачом.
К первичным профилактически мерам, в том числе дополняющим лечение стенокардии, относят следующие факторы:
- Отслеживание своей массы тела, исключения появления избыточных жировых отложений
- Отказ от курения раз и навсегда
- Своевременность лечения и контроль хронических болезней, способных спровоцировать развитие рассматриваемой патологии
- Если имеется генетическая предрасположенность и нарушения в работе сердца, то важно постоянно его укреплять, повышать эластичность артерий и вен. Достигается это выполнением комплексов лечебной процедуры, назначаемых врачом, исходя из состояния пациента
- Уход от гиподинамии, как по-научному называют недостаток в двигательной активности
Вторичная профилактика включает меры при уже поставленном диагнозе. Ее меры направлены на стабилизацию состояния больного и недопущения приступов. Среди мер стоит выделить исключение сильных физических нагрузок, глубоких эмоциональных переживаний, прием нитроглицерина перед повышенной активностью, меры профилактики против недугов, вызывающих стенокардию.
Что провоцирует приступ стенокардии?
Приступы сначала могут быть неинтенсивными, кратковременными, по 1-2 мин., при очень тяжелой или интенсивной физической нагрузке, беге, подъеме по лестнице, выходе на холод, ходьбе против ветра. Приступ могут спровоцировать эмоциональные расстройства, курение, пребывание в душном пространстве, переедание, прием энерготоников или чрезмерных доз алкоголя.
Стабильная и нестабильная стенокардия
При стабильной стенокардии у пациентов с ИБС боли возникают при определенной физической нагрузке и хорошо устраняется с помощью лекарственных средств.
Нестабильной стенокардией называют впервые появившийся приступ или состояние, когда на фоне стабильного течения ИБС приступы стенокардии учащаются и удлиняются.
Чем опасна нестабильная стенокардия?
Если стенокардия возникает при непредсказуемом уровне физической нагрузки, необходимо ограничить на несколько дней нагрузку до минимальной и проконсультироваться с лечащим врачом: потребуется более активное лечение и, возможно, госпитализация. Состояние эпизода нестабильной стенокардии может закончиться инфарктом миокарда. Когда сохраняется боль в груди и трудно поставить диагноз, используется термин «острый коронарный синдром».
Как отличить стенокардию от инфаркта миокарда?
| Типичная
стенокардия |
Типичный
инфаркт миокарда |
| Боли в центре грудной клетки, в области средней трети грудины, могут распространяться в левую руку, лопатку, нижнюю челюсть, верхнюю часть живота. | Боли как при стенокардии, но чаще ощущаются как более интенсивные, нестерпимые, раздирающие и захватывают всю левую половину грудной клетки. |
| Дискомфорт слабо или умеренно выраженный. | Выраженный дискомфорт, усиленное потоотделение, головокружение, тошнота, нарастающее чувство нехватки воздуха, страх смерти. |
| Приступ стенокардии чаще связан с предшествующей физической активностью или эмоциональным возбуждением. | Инфаркт миокарда может возникнуть в любое время, и в том числе, в состоянии покоя. |
| Время болевого приступа занимает около 3 – 15 минут. | Болевой приступ с дискомфортом и удушьем продолжается не менее 15 – 30 минут и более, имеется тенденция к нарастанию симптомов. |
| В покое боли, как правило, проходят. | В состоянии физического покоя боли не проходят полностью, усиливаются при разговоре и глубоком дыхании. |
| Применение нитроглицерина под язык или в виде аэрозоля от 1 до 3 доз прерывает приступ стенокардии. | Симптомы не проходят полностью после применения 3 доз нитроглицерина. |
Первая помощь при приступе стенокардии
При возникновении приступа стенокардии необходимо следовать инструкции полученной от лечащего врача или (если такой инструкции не было) действовать по алгоритму:
- Отметить время начала приступа.
- Измерить артериальное давление, частоту сердечных сокращений и пульс.
- Сесть (лучше в кресло с подлокотниками) или лечь в постель с приподнятым изголовьем.
- Обеспечить поступление свежего воздуха (освободить шею, открыть окно).
- Принять ацетилсалициловую кислоту (аспирин 0,25 г.), таблетку разжевать и проглотить.
Нельзя принимать ацетилсалициловую кислоту (аспирин) при непереносимости его (аллергические реакции) и уже осуществленном приеме его в этот день, а также при явном обострении язвенной болезни желудка и двенадцатиперстной кишки.
6. Принять 0,5 мг нитроглицерина. Если в виде таблетки – положить под язык и рассосать, если в виде капсулы – раскусить, не глотать, если в виде спрея – ингалировать (впрыснуть) одну дозу под язык, не вдыхая.
Если после приема нитроглицерина появилась резкая слабость, потливость, одышка, или сильная головная боль, то необходимо лечь, поднять ноги (на валик, подушку и т.п.), выпить один стакан воды и далее нитроглицерин не принимать.
Нельзя принимать нитроглицерин при низком артериальном давлении крови, резкой слабости, потливости, выраженной головной боли, головокружении, остром нарушении зрения, речи или координации движений.
7. Если боли полностью исчезли и состояние улучшилось после приема аспирина и 1 дозы нитроглицерина через 5 минут, ограничьте физические нагрузки, дальнейшее лечение согласуйте с лечащим врачом.
8. При сохранении боли свыше 10-15 минут необходимо второй раз принять нитроглицерин и срочно вызвать скорую помощь!
ВНИМАНИЕ! Если аспирин или нитроглицерин недоступны, а боли сохраняются более 5 минут – сразу вызывайте скорую помощь!
9. Если боли сохраняются и после приема второй дозы нитроглицерина через 10 минут, необходимо принять нитроглицерин в третий раз. Ждите скорую помощь.
Симптомы у мужчин и женщин
Основным признаком приступа стенокардии является внезапный болевой синдром за грудиной, при этом такое состояние люди описывают по-разному. Некоторые жалуются на появление жжения и ноющие боли с отдачей в левую руку.
Другие ощущают распирающие боли, отдающие под лопатку или в области желудка, шеи, горла. Приступ продолжается чаще всего не более 15 минут и проходит сам или после принятия нитроглицерина. Если такое состояние не проходит, это может означать, что возник острый инфаркт миокарда.
Наиболее часто стенокардия проявляет себя при:
- быстрой ходьбе;
- подъеме по лестнице;
- волнении;
- выходе на холод;
Стенокардия может проявлять себя и в покое, например, во время ночного сна. Происходит это в результате спазмов коронарных сосудов, проходящих по поверхности сердца. Такая форма стенокардии называется «стенокардией покоя», которая считается более тяжелым проявлением заболевания.
Похожие болевые ощущения могут возникать также и при неврозах, хондрозах верхних отделов позвоночника, пороках сердца, болезнях легких или ЖКТ, при инфаркте миокарда.
Во время приступов возможны появления неспецифических симптомов стенокардии сердца: тошнота, рвота, слабость в мышцах, повышенная потливость, головокружение, паника.
Сильные внезапные боли в области сердца могут появляться у молодых мужчин ранним утром или ночью. Спазм сосудов, питающих сердечную мышцу, не всегда происходит в результате атеросклероза. Такая стенокардия носит название вазоспастическая или стенокардия Принцметалла.
Женщины реже испытывают во время приступов одышку или боль, отдающую в руку. Чаще у них наблюдаются ощущения в виде пульсации или покалывания, тошноты, появления болей в области живота. Наиболее частыми жалобами у мужчин являются резкие боли в сердце с отдачей под лопатку или в руку.
Первая неотложная помощь: что делать, какие лекарства принимать
Расскажем подробно об алгоритме действия для оказания неотложной доврачебной помощи при стенокардии.
Если приступ произошел во время физической активности, важно остановиться, по возможности, прилечь или присесть. Нередко такой отдых помогает снять симптомы. При первых признаках стенокардии лучше всего принять нитроглицерин, который помогает достаточно быстро.
Если болевой симптом не проходит в течение двух минут, прием препарата необходимо повторить. При отсутствии результата необходимо вызвать медицинскую помощь, так как возможен инфаркт миокарда.
При появлении головных болей можно выпить анальгетик. Если пульс сильно повышен и достигает 110 ударов в минуту и более, нужно принять анаприллин.
Если приступ случился в покое, больного следует посадить так, чтобы его ноги были спущены. Нужно ослабить воротник, открыть окно и воспользоваться нитроглицерином. чаще всего требуется врачебная помощь.
Обращаться за медицинской помощью следует обязательно, если:
- обострение случилось в течение двух месяцев с момента возникновения инфаркта миокарда;
- симптомы сопровождаются рвотой;
- боль не проходит после нитроглицерина в течение 15 минут;
- появилось посинение кожных покровов;
- произошла потеря сознания;
- артериальное давление значительно повысилось или снизилось;
- каждый следующий приступ за месяц протекает все тяжелее, и эффективность нитроглицерина снижается.
При обычном течении приступа и длительном заболевании ишемией сердца, если все принятые меры эффективны, необходимость в вызове неотложной помощи и экстренной госпитализации отсутствует.
Врачебное лечение
Основной задачей врачей скорой помощи является распознавание приступа, устранение угрозы для жизни, выявление развития инфаркта миокарда, медикаментозная помощь.
В первую очередь врач выслушивает жалобы и проводит диагностику болевого симптома, проводит контроль артериального давления, ЭКГ. Если больной не переносит нитроглицерин, то проводится проба Вальсальвы, массаж синокаротидной зоны. Пациенту дается также корвалол по 30 капель.
При отсутствии результата вводится гепарин, осуществляется оксигенотерапия, нейролептоаналгезия, больному выдается ½ таблетки аспирина для разжевывания.
Если наблюдается угнетение дыхания, вводится раствор налоксона. В качестве успокоительного применяют седуксен. При выявлении экстрасистолий медленно вводят лидокаин.
Что нежелательно делать при этой проблеме
Некоторые люди, только ощутив боли за грудиной, сразу же вызывают неотложную помощь. В таких случаях лучше не спешить, а попытаться помочь себе самостоятельно. Нередко для снятия приступа бывает достаточно обеспечение покоя.
Если через пару минут боль не прошла, нужно принять под язык нитроглицерин. При отсутствии эффекта через 5 минут следует принять еще таблетку. Если боль не уходит после этих мер, следует вызывать медицинскую помощь.
Некоторые, наоборот, пренебрегают врачебной помощью и ждут самостоятельного ухода сердечных болей, отказываясь даже от медикаментозных средств. Такое отношение чревато ухудшением состояния и появлением угрозы для жизни.
Профилактика
Для предупреждения стенокардии важно придерживаться основных правил и, в первую очередь, правильного образа жизни. Для этого следует отказаться от алкоголя и курения. В питании следует избегать продуктов с высоким содержанием холестерина. Контроль за массой тела также необходим.
Важным моментом является сведение к минимуму стрессов и волнений. Если приступы уже имелись ранее, необходимо носить с собой нитроглицерин и знать правила его использования. После консультации с врачом можно проводить курсы аспириносодержащих препаратов.
Частые вопросы
Какие симптомы могут указывать на приступ стенокардии?
Основными симптомами приступа стенокардии являются ощущение давления, сжатия или жжения в груди, которое может распространяться на левую руку, шею, челюсть или спину. Также могут возникать одышка, потливость, тошнота и слабость.
Какие первые признаки могут указывать на наступление приступа стенокардии?
Первые признаки приступа стенокардии могут включать неприятное ощущение или дискомфорт в груди, которое может возникать при физической нагрузке или эмоциональном стрессе. Также могут наблюдаться приступы боли в груди, которые проходят после отдыха или при приеме нитроглицерина.
Полезные советы
СОВЕТ №1
Если у вас возникли первые признаки стенокардии, сразу же прекратите физическую активность и сядьте или положитесь в удобное положение. Это поможет снизить нагрузку на сердце и уменьшить риск развития приступа.
СОВЕТ №2
Принимайте препараты, назначенные врачом, для предотвращения приступов стенокардии. Обычно это нитраты, бета-адреноблокаторы или антагонисты кальция. Следуйте указаниям врача и не пропускайте приемы лекарств.
СОВЕТ №3
Избегайте факторов, которые могут спровоцировать приступ стенокардии. Это может быть физическая нагрузка, стресс, курение, избыточное потребление алкоголя или пищи, богатой жирами. Постепенно вносите изменения в свой образ жизни, чтобы уменьшить риск приступов.