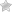Субдуральная (расположенная под твердой оболочкой) гематома – очаг кровоизлияния, находящийся выше вещества головного мозга. Распространенная причина возникновения – травма в области головы. Если ЧМТ сопровождается образованием субдуральной гематомы, протекающей в острой форме, последствия часто выражаются в инвалидности или смерти пациента. Частота случаев ЧМТ, на фоне которых развивается острая гематома, составляет около 400 случаев на 100 тысяч населения ежегодно. Хроническая форма очагов геморрагии встречается с частотой 1-5 случаев на 100 тысяч населения ежегодно.
Характеристика и виды
Субдуральная гематома – это такая патология, которая представляет собой локальное скопление крови в пространстве между паренхимой головного мозга и твердой оболочкой, что обуславливает характер повреждений. Обычно проявляется нарастающей общемозговой, очаговой, стволовой симптоматикой.
Субдуральная гематома часто возникает вследствие ЧМТ. Увеличение патологического очага провоцирует сдавление мозговых структур. Тяжелая травма в зоне головы проявляется угнетением сознания до состояния сопора и комы с оценкой по шкале Глазго меньше 8 баллов. Различают виды гематом с локализацией над веществом головного мозга:
- Острая. Возникает вследствие тяжелых ЧМТ. Характеризуется потерей сознания, сопровождается симптомами обширного поражения мозговой ткани. Светлый промежуток (кратковременное улучшение состояния и самочувствия больного) обычно отсутствует.
- Подострая. Возникает в период от 4 до 14 суток после травматического воздействия на зону головы. Характеризуется кровотечением малой интенсивности. Проявляется признаками прогрессирующей компрессии мозгового вещества в период, когда симптомы ЧМТ начинают регрессировать. Для этой формы типично прояснение сознания пациента и уменьшение проявлений очаговых симптомов.
- Хроническая. Характеризуется наличием капсулы, стенки которой препятствуют распространению истекающей крови. Обычно выявляется спустя несколько недель или месяцев после перенесенной травмы в зоне головы. Проявляется изменением поведения, психическими расстройствами, головными болями, признаками очагового поражения мозговой ткани (судорожные приступы, парезы, параличи, афазия – расстройство сформированной речи).
Различают разновидности – гомолатеральную (на стороне поражения) и контралатеральную (на стороне, противоположной воздействию) форму. В первом случае повреждающее воздействие характеризуется малой площадью прямого соприкосновения с травмирующим предметом, во втором – большой площадью.
Распространенность патологии составляет около 40% в общей массе мозговых кровоизлияний. Чаще диагностируется у мужчин, чем у женщин (соотношение 3:1). Возраст пациентов чаще превышает 40 лет.
Эпидуральная гематома так же как и субдуральная чаще возникает в результате травматического повреждения головы. В этом случае скопление крови происходит в пространстве, расположенном между твердой оболочкой и костной тканью черепной коробки с образованием на поверхности кожи синяка.
Врачи отмечают, что субдуральная гематома головного мозга чаще всего возникает в результате травм головы, особенно у пожилых людей, чья мозговая ткань более подвержена повреждениям. Основными причинами являются падения, автомобильные аварии и спортивные травмы. Важно понимать, что даже незначительная травма может привести к накоплению крови между мозговыми оболочками, что вызывает давление на мозг и может привести к серьезным последствиям.
Среди последствий врачи выделяют неврологические нарушения, такие как головные боли, спутанность сознания, паралич и даже кома. В некоторых случаях гематома может привести к летальному исходу, если не будет своевременно диагностирована и не получит необходимое лечение. Поэтому медицинские специалисты подчеркивают важность ранней диагностики и адекватного лечения, чтобы минимизировать риски и улучшить прогноз для пациентов.

Причины возникновения
Субдуральная гематома в перечне МКБ-10 значится под кодом «S06.5» (травматическая) и «162» (нетравматическая). Одна из распространенных причин образования очага кровоизлияния – разрыв мостовых вен, которые пролегают между твердой и мягкой церебральными оболочками, пересекают передний отдел моста, впадают в верхний сагиттально расположенный синус. Другие причины возникновения:
- Повреждение вен, пролегающих парасагиттально (параллельно плоскости, делящей тело продольно на правую и левую половины).
- Кровотечения из венозных синусов, возникшие вследствие травм в зоне головы.
- Кровотечения из артерий, питающих мозг, возникшие вследствие травматического повреждения головы.
- Контузии (поражение организма в результате непрямого воздействия, чаще как следствие воздушной волны, обусловленной взрывом).
В детском возрасте причиной субдурального кровоизлияния может стать повреждение твердой церебральной оболочки в результате быстрой, сильной деформации костей черепа в момент травматического воздействия. Нетравматическое кровоизлияние может возникать без прямого контакта с повреждающим агентом как следствие:
- Резкой остановки при езде на транспорте.
- Резкой перемены направления движения на большой скорости.
- При падении на ноги или ягодичную область.
В перечисленных случаях происходит резкая встряска головы, что сопровождается смещением больших полушарий внутри черепа с последующим разрывом внутричерепных вен.
Симптоматика
При травматическом субдуральном кровоизлиянии, протекающем в острой форме, симптоматика зависит от тяжести повреждений. Общемозговые признаки острой и подострой субдуральной гематомы, образовавшейся в головном мозге:
- Боль в зоне головы.
- Помрачение сознания.
- Расстройство психики.
- Тошнота, сопровождающаяся повторной рвотой.
После приступа рвоты боль в голове чаще усиливается. Помрачение сознания протекает в несколько этапов – потеря сознания в момент ЧМТ, кратковременное восстановление восприятия (светлый промежуток), повторная потеря сознания, длительность которого нередко доходит до нескольких суток.
Это классическая клиническая картина, которая в реальной практике встречается нечасто. При сочетании внутричерепного кровоизлияния с ушибом мозговой ткани светлый промежуток обычно отсутствует. Нарушения психики проявляются состояниями:
- Аменция (нарушение сознания с дезориентацией в пространстве, сопровождается бессвязностью мышления и бредовыми идеями).
- Онейроид (шизофреническая дезориентация в пространстве с преобладанием галлюцинаций и фантастических видений, переплетающихся с реальностью). В отличие от аменции больной не предпринимает попыток сориентироваться. Пациенты становятся участниками переживаемых галлюцинаций.
- Сумеречное состояние (кратковременная дезориентация в пространстве с сохранением привычных шаблонных действий, сопровождается двигательно-речевым возбуждением, выраженным чувством тоски, злобы, страха и другими аффективными проявлениями).
- Делирий (психическое расстройство, сопровождающееся помрачением сознания, ухудшением концентрации внимания, восприятия, эмоций, мышления).
На фоне расстройства психики наблюдаются симптомы: нарушение памяти, в том числе Корсаковский синдром (расстройство функции памяти относительно событий настоящего при сохранении воспоминаний из прошлого, сопровождается амнестической дезориентацией в пространстве, конфабуляциями – ложными воспоминаниями).
Нередко появляются признаки поражения лобных долей (снижение критической самооценки, нелогичное, сумбурное поведение, эйфория – радостное состояние душевного подъема). Часто развивается психомоторное возбуждение, реже эпилептические и судорожные приступы генерализованного (распространенного) типа.
Травматическое субдуральное кровоизлияние – это патология, которая чаще сопровождается помрачением сознания. Если пострадавший пребывает в сознании, он жалуется на боль в области головы, иррадиирующую в зону затылка и органов зрения, болезненность при совершении движений глазными яблоками, головокружение, повышенную чувствительность к свету.
Если происходит компрессия мозговой ткани и масс-эффект, клиническая картина дополняется признаками поражения стволовых структур – артериальная гипотония или артериальная гипертензия, нарушение сердечной деятельности, изменение мышечного тонуса генерализованного типа, нарушение рефлексов.
Субдуральное кровоизлияние острой формы проявляется очаговой симптоматикой. Яркое проявление – мидриаз (расширение зрачка) на стороне поражения, наблюдается в 60% случаев. Мидриаз на стороне, противоположной поражению, возникает, если гематома сопровождается ушибом мозгового вещества. Типично отсутствие реакции на световой раздражитель. Другие очаговые симптомы:
- Птоз (опущение века), глазодвигательные нарушения.
- Гемипарезы (снижение мышечной силы в одной половине тела).
- Признаки поражения лицевого нерва (односторонняя слабость мышц лица в нижних отделах, асимметрия лица).
- Речевая дисфункция (в случае локализации патологического очага в оболочечном пространстве доминантного полушария).
Пирамидные расстройства (тонус мышц пластического типа – характеризуется малым напряжением на фоне постоянного возбуждения, усиление рефлексов орального автоматизма) встречаются чаще, чем сенсорные нарушения (нарушение чувствительности на всех уровнях). Признаки хронической гематомы включают боли в зоне головы, тошноту, сопровождающуюся рвотой, слабость в конечностях, эпизодическое помрачение сознания.
При развитии субдуральной гематомы хронической формы нередко происходит ухудшение остроты зрения, что зависит от локализации участка повреждения головного мозга. Хроническая форма часто проявляется мидриазом с сохранением реакции на световой раздражитель. Нередко выявляются симптомы: нарушение походки, психические расстройства, нарушение речи, дневная сонливость.
Субдуральная гематома головного мозга — это серьезное состояние, о котором много говорят в медицинских кругах и среди пациентов. Основные причины ее возникновения часто связаны с травмами головы, особенно у пожилых людей, чья мозговая ткань становится более уязвимой. Люди отмечают, что даже незначительные падения могут привести к серьезным последствиям. Симптомы, такие как головная боль, спутанность сознания и слабость, могут проявляться не сразу, что затрудняет диагностику. Важно понимать, что своевременное обращение к врачу может спасти жизнь. Последствия могут быть тяжелыми: от неврологических нарушений до комы. Обсуждая эту тему, многие подчеркивают важность профилактики травм и регулярного медицинского обследования, особенно для людей в группе риска.
Диагностика
Методы нейровизуализации играют важную роль при постановке диагноза заболевания, который чаще основан на результатах компьютерной томографии. В ходе исследования выявляются характеристики – наличие и точная локализация патологического очага, влияние гематомы на окружающие ткани (дислокация мозгового вещества), первичное и вторичное поражение мозговых структур. Основные методы инструментальной диагностики:
- КТ, МРТ (нейровизуализация).
- УЗИ (ультразвуковая диагностика).
- Электроэнцефалография (исследование биоэлектрической активности мозга).
- Краниография (рентгенография костей черепной коробки).
- Ангиография (исследование элементов кровеносной системы).
Исследование МРТ или КТ используется в неврологии для определения тактики лечения – приоритет консервативных или хирургических методов. При подозрении на субдуральную гематому КТ – метод первого выбора. Исследование в этом формате обязательно проводится при ЧМТ любой степени тяжести. Выявляется объем очага геморрагии, наличие отека мозга, ушиба мозгового вещества, дислокации и степени смещения структур.
На КТ-изображении очаг геморрагии представлен участком серповидной формы, который характеризуется повышенной плотностью. Если исследование проводится спустя 1-6 недель после формирования очага кровоизлияния, его плотность уменьшается. В случае хронического кровоизлияния диагноз ставят на основании подтвержденного в ходе исследования смещения боковых мозговых отделов в медиальном направлении. Параллельно выявляется компрессия бокового желудочка.
Лечение
Лечение субдуральной гематомы, образовавшейся в головном мозге, проводится консервативным или хирургическим методом. Выбор врачем тактики зависит от объемов, динамики развития и стадии гематомы. На выбор метода влияет возраст и состояние пациента, а также степень анестезиологического риска. Небольшие очаги геморрагии могут постепенно самостоятельно разрушаться.
Другой вариант лечения – дренирование содержимого гематомы через катетер малого диаметра, который помещается в полость черепа через проделанное в кости трепанационное отверстие. При очагах геморрагии большого объема проводится операция – краниотомия (оперативное вмешательство посредством вскрытия черепной коробки).
В ходе операции вскрывается твердая церебральная оболочка, удаляется кровяной сгусток, осуществляется контроль над местным кровотечением (клипирование сосудов). Показанием к назначению операции является внутричерепное кровоизлияние, протекающее в острой форме, сопровождающееся компрессией и дислокацией мозга.
Медикаментозная терапия проводится в отношении очагов геморрагии, размеры которых не превышают 5 мм при условии смещения церебральных структур не больше чем на 3 мм, при сохранении неизменного неврологического статуса, при значениях внутричерепного давления не выше 25 мм. рт. ст.

Осложнения и последствия
Последствия хирургического лечения субдуральной гематомы, образовавшейся в головном мозге, сопряжены с послеоперационными осложнениями. Последствия после операции включают повторное развитие субдурального кровоизлияния (около 30% случаев), распространение патологического процесса на прилегающие ткани, пневмоцефалию (скопление воздуха в полости черепной коробки).
Нередко встречаются осложнения – послеоперационный отек мозговой ткани, судороги (около 10% случаев), гнойно-инфекционное поражение вещества мозга с образованием эмпиемы (скопление гноя в полости под твердой оболочкой). В 1-2% случаев после операции происходит развитие пневмонии и нарушений в работе сердечно-сосудистой системы.
Риск осложнения повышается у пациентов пожилого возраста, с сопутствующими соматическими заболеваниями в анамнезе, пребывающих в коматозном состоянии с оценкой по шкале Глазго меньше 8 баллов. К примеру, последствия сутулости редко приводят к инвалидности или летальному исходу, чего нельзя сказать о внутричерепном кровотечении, угрожающем здоровью и жизни пациента.
Субдуральная гематома – острая или хроническая, представляет угрозу для здоровья пациента, требует корректной диагностики и незамедлительного лечения.
Вопрос-ответ
Чем опасна субдуральная гематома?
Чаще всего она возникает вследствие черепно-мозговых травм у пациентов в возрасте от сорока лет мужского пола. Опасность субдуральной гематомы заключается в том, что она негативно влияет на расположенные вокруг неё мозговые структуры посредством давления на них, их смещения и даже повреждения.
Что чувствует человек с субдуральной гематомой?
Субдуральная гематома характеризуется тем, что у человека наступают светлые промежутки – небольшие временные отрезки, во время которых все симптомы патологии исчезают, и человек чувствует себя хорошо. Это один из факторов, почему многие пациенты своевременно не обращаются за медицинской помощью.
Как лечат субдуральную гематому?
Для проведения терапии при хронической субдуральной гематомы рекомендуется проведения хирургического вмешательства. Медикаментозными средствами убрать возникшую капсулу невозможно. Рекомендуется проводить костнопластическую трепанацию черепа, как один из видов минимально инвазивной нейрохирургии.
Какие последствия после гематомы?
В большинстве случаев гематомы в течение нескольких недель бесследно рассасываются. Однако иногда могут превратиться в хроническое состояние. Вокруг старой гематомы образуется псевдокапсула, внутри которой содержится свернувшаяся кровь, которая постепенно лизируется и может образоваться киста.
Советы
СОВЕТ №1
Обратите внимание на симптомы: Если вы или кто-то из ваших близких испытывает головные боли, спутанность сознания, тошноту или изменения в поведении после травмы головы, немедленно обратитесь к врачу. Эти симптомы могут указывать на наличие субдуральной гематомы.
СОВЕТ №2
Не игнорируйте травмы головы: Даже если травма кажется незначительной, важно следить за состоянием здоровья в течение нескольких дней после происшествия. Субдуральная гематома может развиваться постепенно, и ранняя диагностика может спасти жизнь.
СОВЕТ №3
Регулярно проходите медицинские осмотры: Если у вас есть предрасположенность к заболеваниям, связанным с кровеносной системой или травмами головы, регулярные осмотры помогут выявить потенциальные проблемы на ранних стадиях.
СОВЕТ №4
Изучите методы профилактики: Убедитесь, что вы и ваши близкие соблюдаете меры безопасности при занятиях спортом или активном отдыхе. Использование защитных шлемов и соблюдение правил безопасности значительно снижает риск травм головы.