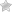Внезапные изменения поступления крови в головной мозг классифицируют как геморрагические (кровоизлияния) и ишемические нарушения. Подобное разделение важно для правильного выбора метода терапии.
Сокращенно классическое название патологии при остром нарушении мозгового кровообращения выглядит как «ОНМК по ишемическому типу». Если подтверждается кровоизлияние, то — по геморрагическому.
В МКБ-10 коды ОНМК могут, в зависимости от вида нарушений, различаться:
- G45 — установленное обозначение транзиторных церебральных атак;
- I63 — рекомендуется для статистической регистрации инфаркта мозга;
- I64 — вариант, применяемый при неустановленных различиях между инфарктом мозга и кровоизлиянием, используется при поступлении пациента в крайне тяжелом состоянии, безуспешном лечении и скором летальном исходе.
По частоте ишемические инсульты превышают геморрагические в 4 раза, более связаны с общими заболеваниями человека. Проблема предупреждения и лечения рассматривается в программах на государственном уровне, потому что 1/3 перенесших заболевание пациентов погибают в первый месяц и 60% остаются стойкими инвалидами, требующими социальной помощи.
Острое нарушение мозгового кровообращения по ишемическому типу чаще является вторичной патологией, возникает на фоне имеющихся заболеваний:
- артериальной гипертензии;
- распространенного атеросклеротического поражения сосудов (до 55% случаев развиваются из-за выраженных атеросклеротических изменений или тромбоэмболии из бляшек, расположенных в дуге аорты, брахиоцефальном стволе или внутричерепных артериях);
- перенесенного инфаркта миокарда;
- эндокардитов;
- нарушений ритма сердечных сокращений;
- изменения клапанного аппарата сердца;
- васкулитов и ангиопатий;
- сосудистых аневризм и аномалий развития;
- заболеваний крови;
- сахарного диабета.
До 90 % больных имеют изменения в сердце и магистральных артериях шеи. Сочетание перечисленных причин резко увеличивает риск возникновения ишемии.
Причиной транзиторных атак чаще служат:
- спазм артериальных стволов мозга или кратковременное сдавление сонных, позвоночных артерий;
- эмболизация мелких веток.
Провоцировать заболевание могут следующие факторы риска:
- пожилой и старческий возраст;
- лишний вес;
- действие никотина на сосуды (курение);
- переживаемые стрессы.
Основу воздействующих факторов составляет сужение просвета сосудов, по которым поступает кровь к клеткам мозга. Однако последствия подобного нарушения питания могут быть разными по:
- стойкости,
- локализации,
- распространенности,
- выраженности стеноза сосуда,
- тяжести.
Сочетание факторов определяет форму заболевания и клинические симптомы.
Транзиторная ишемическая атака ранее называлась преходящим нарушением мозгового кровообращения. Выделена в отдельную форму, поскольку характеризуется обратимыми нарушениями, очаг инфаркта не успевает сформироваться. Обычно диагноз ставится ретроспективно (после исчезновения основной симптоматики), через сутки. До этого больного ведут как с инсультом.
Основная роль в развитии гипертонических церебральных кризов принадлежит повышенному уровню венозного и внутричерепного давления с повреждением стенок сосудов, выходом в межклеточное пространство жидкости и белка.
В развитии ишемического инсульта обязательно участвует питающая артерия. Прекращение притока крови приводит к кислородной недостаточности в очаге, образованном в соответствии с границами бассейна пораженного сосуда.
Локальная ишемия вызывает некроз участка мозговой ткани.
В зависимости от патогенеза ишемических изменений различают виды ишемических инсультов:
- атеротромботический — развивается при нарушении целостности атеросклеротической бляшки, что вызывает полное перекрытие внутренних или наружных питающих артерий мозга или их резкое сужение;
- кардиоэмболический — источником тромбоза служат патологические наросты на эндокарде или клапанах сердца, фрагменты тромба, они доставляются в головной мозг с общим кровотоком (особенно при незакрытом овальном отверстии) после приступов мерцательной аритмии, тахиаритмии, фибрилляции предсердий у больных в постинфарктном периоде;
- лакунарный — чаще возникает при поражении мелких внутримозговых сосудов при артериальной гипертонии, сахарном диабете, отличается небольшими размерами очага (до 15 мм) и сравнительно малыми неврологическими нарушениями;
- гемодинамический — ишемия мозга при общем снижении скорости кровообращения и падении давления на фоне хронических заболеваний сердца, кардиогенного шока.
Стоит пояснить вариант развития инсультов неустановленной этиологии. Это чаще случается при наличии двух и более причин. Например, у пациента со стенозом сонной артерии и фибрилляцией после острого инфаркта. Следует учитывать, что у пожилых пациентов уже имеется стеноз сонных артерий на стороне предполагаемого нарушения, вызванный атеросклерозом, в размере до половины просвета сосуда.
Стадии патологических изменений выделяются условно, они не обязательно присутствуют в каждом случае:
- I стадия — гипоксия (кислородная недостаточность) нарушает процесс проницаемости эндотелия мелких сосудов в очаге (капилляров и венул). Это ведет к переходу жидкости и белка плазмы крови в мозговую ткань, развитию отека.
- II стадия — на уровне капилляров продолжает снижаться давление, что нарушает функции клеточной мембраны, находящихся на ней нервных рецепторов, электролитных каналов. Важно, что все изменения пока носят обратимый характер.
- III стадия — нарушается метаболизм клеток, накапливается молочная кислота, происходит переход к синтезу энергии без участия молекул кислорода (анаэробный). Этот вид не позволяет поддерживать необходимый уровень жизни клеток нейронов и астроцитов. Поэтому они разбухают, вызывают структурные повреждения. Клинически выражается в проявлении очаговых неврологических признаков.
Для своевременной диагностики важно установить период обратимости симптоматики. Морфологически это означает сохраненные функции нейронов. Клетки мозга находятся в фазе функционального паралича (парабиоза), но сохраняют свою целостность и полноценность.
В необратимой стадии можно выявить зону некроза, в которой клетки мертвы и не могут быть восстановлены. Вокруг нее расположена зона ишемии. Лечение направлено на поддержку полноценного питания нейронов именно в этой зоне и хотя бы частичное восстановление функции.
Современные исследования показали обширные связи между клетками мозга. Человек не использует за свою жизнь всех запасов и возможностей. Некоторые клетки способны заменить погибшие и обеспечить их функции. Этот процесс идет медленно, поэтому врачи считают, что реабилитацию больного после ишемического инсульта следует продолжать не менее трех лет.
В группу преходящих нарушений мозгового кровообращения клиницисты относят:
- транзиторные ишемические атаки (ТИА);
- гипертонические церебральные кризы.
Особенности транзиторных атак:
- по длительности укладываются в период от нескольких минут до суток;
- у каждого десятого пациента после ТИА на протяжении месяца возникает ОНМК по ишемическому типу;
- неврологические проявления не носят грубый характер тяжелых нарушений;
- возможны легкие проявления бульбарного паралича (очаг в стволе мозга) с глазодвигательными расстройствами;
- нарушение зрения на один глаз в сочетании с парезом (потерей чувствительности и слабостью) в конечностях противоположной стороны (часто сопровождает неполное сужение внутренней сонной артерии).
Особенности гипертонических церебральных кризов:
- главными проявлениями являются общемозговые симптомы;
- очаговые признаки возникают редко и слабо выражены.
Пациент жалуется на:
- резкую головную боль, чаще в затылке, висках или темени;
- состояние оглушенности, шум в голове, головокружение;
- тошноту, рвоту.
Окружающие отмечают:
- временную спутанность сознания;
- возбужденное состояние;
- иногда — кратковременный приступ с потерей сознания, судорогами.
Ишемический инсульт означает возникновение необратимых изменений в клетках мозга. В клинике неврологи выделяют периоды заболевания:
- острейший — продолжается от начала проявлений в течение 2–5 суток;
- острый — длится до 21 суток;
- раннего восстановления — до полугода после ликвидации острых симптомов;
- позднего восстановления — занимает от полугода до двух лет;
- последствий и остаточных явлений — свыше двух лет.
Некоторые врачи продолжают выделять малые формы инсульта или очаговые. Они развиваются внезапно, симптоматика не отличается от церебральных кризов, но длится до трех недель, затем полностью исчезает. Диагноз также ретроспективный. При обследовании никаких органических отклонений не обнаруживают.
Ишемия мозга, кроме общих симптомов (головных болей, тошноты, рвоты, головокружения), проявляется локальными. Их характер зависит от артерии, которая «выключена» из кровоснабжения, состояния коллатералей, доминантного полушария головного мозга у пациента.
Рассмотрим зональные признаки закупорки мозговых и экстракраниальных артерий.
При поражении внутренней сонной артерии:
- нарушается зрение на стороне закупорки сосуда;
- изменяется чувствительность кожи на конечностях, лице противоположной стороны тела;
- в этой же области наблюдается паралич или парез мышц;
- возможно исчезновение функции речи;
- невозможность осознавать свое заболевание (если очаг в теменной и затылочной доле коры);
- потеря ориентации в частях собственного тела;
- выпадение полей зрения.
Сужение позвоночной артерии на уровне шеи вызывает:
- понижение слуха;
- нистагм зрачков (подергивание при отклонении в сторону);
- двоение в глазах.
Если сужение произошло на месте слияния с базиллярной артерией, то клинические симптомы более тяжелые, поскольку преобладает поражение мозжечка:
- невозможность двигаться;
- нарушенная жестикуляция;
- скандированная речь;
- нарушение совместных движений туловища и конечностей.
Если недостаточен кровоток в базиллярной артерии, возникают проявления зрительных и стволовых расстройств (нарушение дыхания и артериального давления).
При поражении передней мозговой артерии:
- гемипарез противоположной стороны туловища (односторонняя потеря чувствительности и движений) чаще в ноге;
- замедленность движений;
- повышение тонуса мышц-сгибателей;
- потеря речи;
- невозможность стоять и ходить.
Нарушение проходимости в средней мозговой артерии:
- при полной закупорке основного ствола возникает глубокая кома;
- отсутствие чувствительности и движений в половине тела;
- невозможность фиксировать взгляд на предмете;
- выпадение полей зрения;
- потеря речи;
- отсутствие возможности отличить левую сторону от правой.
Нарушение проходимости задней мозговой артерии вызывает:
- слепоту на один или оба глаза;
- двоение в глазах;
- парез взора;
- припадки судорог;
- крупный тремор;
- нарушенное глотание;
- паралич с одной или обеих сторон;
- нарушение дыхания и давления;
- мозговую кому.
При закупорке зрительно-коленчатой артерии появляются:
- потеря чувствительности в противоположной стороне тела, лице;
- тяжелые болезненные ощущения при дотрагивании до кожи;
- невозможность локализовать раздражитель;
- извращенные восприятия света, стука;
- синдром «таламической руки» — согнуты плечо и предплечье, пальцы разогнуты в конечных фалангах и согнуты у основания.
Нарушенное кровообращение в зоне зрительного бугра, таламуса вызывают:
- размашистые движения;
- крупный тремор;
- потерю координации;
- нарушенную чувствительность в половине тела;
- потливость;
- ранние пролежни.
Приведенные выше клинические формы и проявления требуют внимательного обследования иногда не одного, а группы врачей разных специальностей.
Нарушение мозгового кровообращения очень вероятно, если у пациента обнаруживаются следующие изменения:
- внезапная потеря чувствительности, слабость в конечностях, на лице, особенно односторонняя;
- острое падение зрения, возникновение слепоты (на один глаз или оба);
- затруднение в произношении, понимании слов и фраз, составлении предложений;
- головокружение, утрата равновесия, нарушение координации движений;
- спутанность сознания;
- отсутствие движений в конечностях;
- интенсивная головная боль.
Дополнительное обследование позволяет установить точную причину патологии, уровень и локализацию поражения сосуда.
Диагностика важна для выбора метода лечения. Для этого необходимо:
- подтвердить диагноз ОНМК и его форму;
- выявить структурные изменения в мозговой ткани, зону очага, пораженный сосуд;
- четко отличить ишемическую и геморрагическую формы инсульта;
- на основе патогенеза установить тип ишемии для начала специфической терапии в первые 3–6, чтобы попасть в «терапевтическое окно»;
- провести оценку показаний и противопоказаний к медикаментозному тромболизису.
Практически важно использовать методы диагностики в экстренном порядке. Но не во всех стационарах имеется достаточно медицинской техники для круглосуточной работы. Применение эхоэнцефалоскопии и исследования спинномозговой жидкости дают до 20% ошибок и не могут использоваться для решения вопроса о тромболизисе. В диагностике должны использоваться наиболее достоверные методы.
Компьютерная и магниторезонансная томография позволяет:
- отличить инсульт от объемных процессов в мозге (опухоли, аневризмы);
- точно установить размеры и локализацию патологического очага;
- определить степень отека, нарушения структуры желудочков мозга;
- выявить внечерепные локализации стеноза;
- диагностировать заболевания сосудов, способствующие стенозированию (артерииты, аневризму, дисплазии, тромбозы вен).
Компьютерная томография более доступна, имеет преимущества при исследовании костных структур. А магниторезонансная томография лучше диагностирует изменения паренхимы мозговых тканей, размер отека.
Эхоэнцефалоскопия может выявить только признаки смещения срединных структур при массивной опухоли или кровоизлиянии.
Спинномозговая жидкость редко дает при ишемии небольшой лимфоцитоз с повышением белка. Чаще без изменений. Если у пациента произошло кровоизлияние, то возможно появление примеси крови. А при менингите — воспалительных элементов.
Ультразвуковое исследование сосудов — метод допплерографии артерий шеи указывает на:
- развитие раннего атеросклероза;
- стенозирование внечерепных сосудов;
- достаточность коллатеральных связей;
- наличие и перемещение эмбола.
При дуплексной сонографии можно определить состояние атеросклеротической бляшки и стенок артерий.
Церебральная ангиография проводится при наличии технических возможностей по экстренным показаниям. Обычно более чувствительным метод считают в определении аневризм и очагов субарахноидального кровоизлияния. Позволяет уточнить диагноз патологии, выявленной на томографии.
УЗИ сердца проводят для выявления кардиоэмболической ишемии при сердечных заболеваниях.
Алгоритм обследования при подозрении на ОНМК проходит по следующему плану:
- осмотр специалиста в первые 30-60 минут после поступления пациента в стационар, обследование неврологического статуса, выяснение анамнеза;
- забор крови и исследование ее свертываемости, глюкозы, электролитов, ферментов на инфаркт миокарда, уровня гипоксии;
- при отсутствии возможности проведения МРТ и КТ сделать УЗИ мозга;
- спинномозговая пункция для исключения кровоизлияния.
Наиболее важное значение в лечении ишемии мозга принадлежит экстренности и интенсивности в первые часы поступления. 6 часов от начала клинических проявлений называют «терапевтическим окном». Это время наиболее результативного применения методики тромболизиса для растворения тромба в сосуде и восстановления нарушенных функций.
Независимо от вида и формы ОНМК в стационаре проводятся:
- повышенная оксигенация (наполнение кислородом) легких и нормализация функции дыхания (при необходимости путем перевода и ИВЛ);
- коррекция нарушенного кровообращения (ритма сердца, давления);
- нормализация электролитного состава, кислотно-щелочного равновесия;
- снижение отека мозга путем введения мочегонных, магнезии;
- купирование возбуждения, судорожных припадков специальными нейролептическими препаратами.
Для питания больного назначают полужидкий стол, при невозможности глотания рассчитывают парентеральную терапию. Больному обеспечивают постоянный уход, профилактику пролежней, массаж и пассивную гимнастику.
Это позволяет избавиться от негативных последствий в виде:
- мышечных контрактур;
- застойного воспаления легких;
- ДВС-синдрома;
- тромбоэмболии легочной артерии;
- поражения желудка и кишечника.
Тромболизис является специфической терапией ОНМК по ишемическому типу. Метод позволяет сохранить жизнеспособность нейронов вокруг зоны некроза, возвращение к жизни всех ослабленных клеток.
Введение антикоагулянтов начинается с производных Гепарина (в первые 3–4 суток). Противопоказаны препараты этой группы при:
- высоком артериальном давлении;
- язвенной болезни;
- диабетической ретинопатии;
- кровоточивости;
- невозможности организации регулярного контроля за свертываемостью крови.
Через 10 дней переходят на непрямые антикоагулянты.
К препаратам, улучшающим метаболизм в нейронах, относят Глицин, Кортексин, Церебролизин, Мексидол. Хотя они не значатся как эффективные в базе доказательной медицины, назначение приводит к улучшению состояния.
Больным могут понадобиться симптоматические средства лечения в зависимости от конкретных проявлений: противосудорожные, успокаивающие, обезболивающие.
Для предупреждения инфицирования почек и пневмонии назначаются антибактериальные средства.
Данные о прогнозе имеются только по ишемическому инфаркту, другие изменения представляют собой предшественников, указывающих на повышенный риск инсульта.
Максимально опасный показатель летального исхода имеют атеротромботический и кардиоэмболический типы ишемии: в течение первого месяца болезни погибают от 15 до 25% пациентов. Лакунарный инсульт заканчивается смертельно только для 2-х % больных. Наиболее распространенные причины гибели:
- в первые 7 дней — отек мозга со сдавлением жизненных центров;
- до 40% от всех летальных случаев приходится на первый месяц;
- через 2 недели — тромбоэмболия легочной артерии, застойная пневмония, сердечная патология.
Сроки выживаемости пациентов:
- 1 год — до 70%;
- 5 лет — 50%;
- 10 лет — 25%.
После этого срока умирают по 16% за год.
Наличие признаков инвалидности имеют:
- через месяц — до 70% пациентов;
- спустя полгода — 40%;
- ко второму году — 30%.
Больше всего темп восстановления заметен в первые три месяца по увеличению объема движений, при этом функции ног возвращаются быстрее, чем рук. Остающаяся неподвижность в руках спустя месяц является неблагоприятным признаком. Речь восстанавливается спустя годы.
Процесс реабилитации наиболее результативен при волевых усилиях больного, поддержке близких людей. Осложняющими факторами служат пожилой возраст, заболевания сердца. Обращение к врачу в фазу обратимых изменений поможет избежать серьезных последствий.
Механизм становления и виды ОНМК
Острые нарушения кровообращения в головном мозге развиваются несколькими путями. Среди ключевых, можно назвать три.
Первый — атеросклероз. Суть расстройства заключается в сужении или закупорке артерии, локализованной в головном мозге. В 95% случаев виновником оказывается холестериновая бляшка.
Чуть реже тромб, оторвавшийся от места собственного образования (обычно это ноги или руки, иногда сердце).
Перекрытие просвета приводит к невозможности продвижения крови дальше или снижению эффективности циркуляции жидкой ткани. В большинстве своем это заканчивается падением качества трофики (питания) нервных волокон.
В случае преимущественной закупорки, тем более, если имеются проблемы с сосудами, не миновать разрыва с формированием гематомы и массивным кровотечением.
Состояние называется геморрагическим инсультом, который тоже относится к острому нарушению мозгового питания.
Атеросклероз представлен также и сужением (спазмом) сосуда. Обычно проблема наблюдается у курильщиков, больных сахарным диабетом, беременных женщин, пациентов с врожденными аномалиями строения артерий, лиц, перенесших воспалительные заболевания сосудов и прочих.
Второй возможный вариант — стойкая длительная гипертензия. При продолжительном повышении уровня давления, толщина стенок сосудов увеличивается, они теряют эластичность, а просвет сужается.
Отсюда высокая вероятность ишемии (отмирания клеток в результате недостаточного кровоснабжения).
Возможен и спонтанный скачок давления с тем же исходом, причем такой вариант встречается у людей без гипертензии и вообще без проблем со здоровьем. В случае неадекватной физической нагрузки, приема некоторых препаратов.
Наконец, есть и третий механизм. Он связан с перенесенными воспалительными заболеваниями (например васкулитом), затрагивающими сосудистую оболочку изнутри (интиму или эндотелий). Происходит рубцевание и механическое закрытие просвета трубчатой структуры.
Таким образом, несмотря на «косметические» различия, суть в одном: нарушение кровотока, рост давления в сосуде и дальнейшее отмирание тканей в результате невозможности движения крови или разрыва.
Этиология выявляется для предотвращения неотложного состояния.
Транзиторная ишемическая атака развивается по тем же законам, но при ней не бывает разрывов сосудов, также и отмирания нейронов не наблюдается.
Потому указанные патогенетические факторы имеют более мягкий характер. В остальном все идентично.
Симптомы похожие, но длительность расстройства максимум несколько часов, проходит оно бесследно и не оставляет неврологического дефицита.
Смерть также не наступает, если не считать одного исключения: вовлечения в процесс ствола головного мозга.
Причины и факторы риска
Моменты частично были названы. Если систематизировать все возможные, создается такая картина:
- Артериальная гипертензия. На первой стадии вероятность развития инсульта или транзиторной ишемической атаки минимальна. Затем риски растут. К 3 степени гипертонической болезни, когда артериальное давление постоянно высокое и пациент не чувствует проявления, вероятность негативного исхода максимальна и составляет от 15 до 25% в течение года. Постоянно.
- Атеросклероз. Сужение сосуда или закупорка структуры холестериновой бляшкой. Оба варианта опасны. Требуют срочного лечения.
- Эндокринные заболевания. Сахарный диабет, недостаточная или избыточная выработка гормонов щитовидной железы, вот лишь некоторые возможные состояния, провоцирующие инсульт. Косвенным путем или прямым.
- Остеохондроз или грыжа шейного отдела позвоночника. Провоцирует стеноз позвоночных и базилярной артерий, с нарушением питания затылочной доли мозга.
- Патологии сердечнососудистой системы. При малой сократительной способности миокарда крови оказывается недостаточно для питания церебральных структур.
При постепенном нарастании сердечной дисфункции, часто развиваются микроинсульты и только потом полноценный некроз нервных тканей.
Среди факторов риска:
- Вредные привычки. Злоупотребление спиртным, наркозависимость, курение.
- Физическая нагрузка неадекватная возможностям тела. Провоцирует избыточную активность сердца, а с определенного момента сократительная способность падает, и орган становится не в силах обеспечить головной мозг. Частый вариант отклонения на фоне этой причины — ишемический инсульт. Геморрагия встречается чуть реже.
- Стрессовые ситуации. Разовые или постоянные. Вызывают выработку гормонов, таких как кортизол, адреналин, а за ними ангиотензин, альдостерон. Вещества искусственно сужают сосуды, вызывают вторичный атеросклероз.
- Неправильное питание, обильное потребление животного жира.
- Отсутствие нормального сна.
- Наличие заболеваний пульмонологического профиля (если страдает дыхательная система).
- Прием некоторых лекарственных средств: противовоспалительных нестероидного происхождения, гормонов, оральных контрацептивов, психотропов (нейролептиков, антидепрессантов, транквилизаторов).
Причины оцениваются в системе, чтобы определить вероятный исход, пути диагностики и терапии пациентов.
Основу лечения составляет устранение основного провоцирующего фактора. Только при выявлении первопричины есть возможность кардинальным образом повлиять на ситуацию и предотвратить рецидив.
Симптомы ОНМК
Зависят как от формы патологического процесса, так и от локализации нарушения.
Признаки транзиторной ишемической атаки
Общие признаки ОНМК преходящего, транзиторного характера представлены классическими проявлениями инсульта, но отличаются рядом моментов:
- Незначительность по продолжительности. Состояние длится от пары минут до нескольких часов.
- Полный спонтанный регресс симптоматики. Без медицинского вмешательства.
- Отсутствие стойкого неврологического дефицита после. Человек возвращается к «исходной позиции» таким же, каким был до этого.
Сам же по себе инсульт много опаснее, потому все с точностью до наоборот. Симптомы острого нарушения мозгового кровообращения делятся на общие и очаговые.
Общие симптомы инсульта
Первые представлены неспецифичными проявлениями:
- Головная боль. Сильная, невыносимая. Локализуется в затылочной области, темени, висках, может охватывать весь череп, диффузно распространяясь и отдавая в глаза, шею.
- Вертиго. Неспособность ориентироваться. Мир буквально кружит, невозможно даже нормально ходить. Нередко человек занимает вынужденное положение лежа.
- Тошнота, рвота. Непродолжительные симптомы. Неукротимого рефлекторного опорожнения желудка почти не бывает. Облегчения после акта не наступает, потому как срабатывает ложный защитный механизм.
- Слабость, вялость, сонливость. Астенические моменты.
Очаговые признаки
Более специфичны и информативны. Возможно поражение нескольких областей головного мозга.
Лобная доля
Отвечает за познание. Творческое начало, мышление, поведение, все локализовано здесь.
Среди типичных симптомов:
- Выраженное снижение интеллекта, заторможенность и падение продуктивности мышления.
- Дурашливость, неуместные эмоциональные реакции. Поведенческие нарушения могут быть не заметны в первый момент, потому как пациент не в силах проявлять личностные качества. Он апатичен, преимущественно лежит и молчит.
- Регресс. Индуцированное младенчество. Полная инфантильность. Опять же относится к поведенческому расстройству.
- Эпилептические припадки. Тяжелые. Тонико-клонические. Могут повторяться неоднократно, складываясь не в приступ, а в статус (длительное течение пароксизмов непрерывно или один за другим на протяжении 30 минут и более).
- Параличи мускулатуры противоположной локализации поражения стороне.
- Афазия. Неспособность членораздельно говорить.
Теменная доля
Отвечает за интеллектуальную деятельность (частично), обработку тактильной информации (чувственный компонент человеческой активности), также восприятие запахов.
- Невозможность читать, писать, выполнять простейшие арифметические действия.
- Физические галлюцинации. Человеку кажется, что его кто-то трогает, под кожей что-то шевелится.
- Возможно отсутствие целостного восприятия собственного тела.
- Встречается агнозия, неспособность распознать предмет, даже простейший, известный всем, на ощупь с закрытыми глазами.
- Бывают сложные комплексные галлюцинации по типу онейродного помрачения сознания.
Височные доли
Отвечают за слуховой анализ, память, вербальные возможности.
- Глухота или тугоухость.
- Неспособность понимать речь на родном языке.
- Отсутствие речи, телеграфный тип процесса. Больной изъясняется отрывистыми словами при формальной сохранности логики.
- Эпилептические припадки. На сей раз редко переходящие в полноценный статус с непрерывным продолжительным течением эпизода. В остальном клиника соответствует представлениям людей о подобном состоянии (припадке).
- Нарушения памяти. Антероградные, ретроградные. Глобальные и частичные амнезии.
Затылочная доля
Отвечает за зрительный анализ. Отсюда соответствующие симптомы: простейшие галлюцинации вроде светящихся точек и геометрических фигур, выпадения участков видимости, слепоты (временной) и прочих моментов.
Лимбическая система и мозжечок
При ее поражении отсутствует обоняние. На фоне деструкции экстрапирамидных структур (мозжечка) развивается неспособность ориентироваться в пространстве, мышечная слабость, отсутствует нормальная координация движений, провоцируется нистагм (быстрое спонтанное перемещение глазных яблок влево и вправо).
При вовлечении в патологический процесс ствола головного мозга возможны катастрофические последствия: нарушения сердечного ритма и дыхания вплоть до остановки того или другого, критические скачки температуры тела. Даже на фоне транзиторной атаки.
Принципиальной разницы между отдельными формами расстройства нет.
Отклонение по ишемическому типу протекает несколько легче, потому как отсутствует дополнительный негативный фактор. А именно кровяной сгусток, гематома, которая компрессирует ткани.
Поражение по геморрагическому типу более летально, для сравнения, соотношение смертей при первой и второй формах инсульта составляет 20 против 43% при мелкоочаговом типе и 70/98% на фоне обширной деструкции нервных тканей.
Первая помощь
Оказывается незамедлительно, на доврачебном этапе. Основное, что нужно сделать — вызвать скорую.
Затем алгоритм таков:
- Успокоиться и подбодрить пациента. Суетливость не приведет ни к чему хорошему.
- Уложить пострадавшего на спину в положение полусидя чтобы голова и туловище были чуть приподняты. Подойдет валик из подручных материалов или несколько подушек.
- Обеспечить приток свежего воздуха. Открыть форточку, окно. Это важно, потому как необходимо скорректировать гипоксию (кислородное голодание), которая неминуемо проявляется при инсульте и даже преходящей ишемической атаке.
- Ослабить воротник и снять нательные украшения. Если таковые есть.
- Внимательно следить за состоянием больного. Оценить частоту сокращений сердца (по пульсу на сонной артерии), уровень давления, количество дыхательных движений в минуту.
- При потере сознания голову повернуть на бок, чтобы предотвратить захлебывание рвотой.
- По необходимости провести реанимационные мероприятия: массаж сердца (ладонь на другую, обе на середину грудины, делать 80-100 продавливающих область на 5-6 см энергичных и ритмичных пассов до восстановления активности сердца).
Искусственное дыхание делается только при наличии навыка, каждые 10-20 массажных движений. При отсутствии такового это пустая трата времени.
Ни в коем случае нельзя класть голову ниже уровня туловища, давать любые препараты, позволять пациенту двигаться, тем более ходить, принимать ванну, душ, есть и много пить.
Диагностика
Проводится уже после стабилизации состояния. Острое нарушение кровообращения головного мозга предполагает минимальное обследование: измерение артериального давления, частоты сердечных сокращений, дыхательных движений, выявления сохранности рефлексов. Далее оказывают помощь.
Только после восстановления есть смысл оценивать положение более тщательно, искать причины.
Перечень мероприятий довольно велик:
- Устный опрос больного и сбор анамнеза.
- Суточное мониторирование с помощью холтеровского программируемого аппарата. Он замеряет уровни артериального давления и частоты сердечных сокращений. Дает информацию о показателях в динамике на протяжении 24 часов.
- Электро- и эхокардиография. Чтобы исключить сердечную этиологию проблемы.
- МРТ головного мозга. Для выявления последствий нарушения.
- Анализ крови общий, биохимический (особенно с детализацией липидного спектра), на гормоны щитовидки, гипофиза, надпочечников.
Возможны и другие методики. Диагноз ОНМК конкретизируется и выставляется. Затем важно проводить регулярные профилактические осмотры, в рамках превенции и реабилитации.
Лечение
Консервативное (медикаментозное) по преимуществу. По прибытии в стационар начинается первый этап. В обязательном порядке назначаются такие медикаменты:
- Тромболитики. Стрептокиназа и прочие. Для растворения кровяных сгустков и нормализации тока жидкой ткани.
- Статины. Устраняют холестериновые отложения на стенках сосудов.
- Диуретики. Фуросемид или более мощные осмотические. В рамках превенции отека головного мозга.
- Антиагреганты. Восстанавливают реологические свойства крови. Текучесть. Аспирин Кардио, Гепарин.
- При критическом падении артериального давления используется Эпинефрин, Дофамин.
- Увеличенные показатели АД купируются противогипертензивными. Вариантов множество, потому конкретные названия приводить смысла не имеет.
Далее назначается терапия несколько более мягкими препаратами. Помимо диуретиков, антикоагулянтов, средств для нормализации АД, показаны:
- Цереброваскулярные. Нормализуют питание головного мозга, кровоток.
- Ноотропы. Глицин. Для восстановления обменных процессов в нервных волокнах.
Возможно применение прочих средств, вроде протекторов, предотвращающих деструкцию сосудов (Анавенол) и других. На усмотрение специалистов.
Операции проводятся по показаниям, если причиной стала сосудистая аномалия (например аневризма), выраженный атеросклероз, который не скорректировать препаратами.
Обязательно изменение образа жизни: отказ от курения, спиртного, наркотиков, самовольного приема лекарств, полноценный сон (минимум 7 часов за ночь), физическая активность в рамках разумного и позволенного (прогулки на свежем воздухе медленным шагом), ограничение количества соли (7 граммов в сутки и менее), коррекция рациона (отказ от животного жира, жареных блюд, витаминизация, подойдет лечебный стол №10).
Реабилитация
Проводится сразу после стабилизации состояния. Заключается в систематическом приеме препаратов (уже названы), активности (лечебная физкультура, зарядка), проведении массажа, кинезитерапии (та же ЛФК, но более вариативна, включает в себя пассивные методы, когда движения совершаются с помощью другого человека). Также психотерапия, восстановление эмоционального фона.
Реабилитация продолжается от 6 месяцев до года. В некоторых случаях и более. Транзиторная атака не требует восстановления в большинстве своем.
Возможные осложнения
Последствия ОНМК очевидные — гибель больного или тяжелая инвалидность на фоне неврологического дефицита.
Отсюда прочие варианты: пролежни у длительно иммобилизованных больных, застойная пневмония, атрофия мышц, заражение крови и прочие.
Прогноз
При транзиторной ишемической атаке — позитивный. Но есть риск развития некроза в будущем (около 40-60% и становится больше с каждый годом).
Ишемический инсульт мелкоочагового типа провоцирует смерть в 20% ситуаций и менее. С вовлечением большой площади летальность составляет 60-70%. Прогноз описан здесь.
Геморрагия с незначительным количеством разрушенных тканей уносит жизни больных в 40% ситуаций и около того. В противном случае — уже 95%.
Острое нарушение мозгового кровообращения — это одно из самых грозных неврологических расстройств. Оно смертельно во многих случаях.
Осложнения после ОНМК могут быть не фатальными, но поставят крест на жизни и приведут к существованию без возможности восстановления.
Чтобы минимизировать риски, нужно своевременно лечить все болезни, вести правильный образ жизни и регулярно проходить осмотры.
Причины ОНМК
Еще до развития серьезных проблем можно выявить минимальные проявления, типичные для атеросклеротического поражения вен и артерий. К ним относят расстройства сна и головные боли, снижение работоспособности, особенно к вечеру, периодически возникающие головокружения и ощущение шума в голове. Могут отмечаться раздражительность и нервозность; сильная эмоциональность с резкими переходами от радости к слезам; снижение слуха и памяти; рассеянность; снижение концентрации внимания; периодически возникающие неприятные ощущения на коже в виде покалываний, ползания мурашек.
Нередки симптомы неврозов – астенического, ипохондрического или депрессивного.
Опасными в плане инсультов или транзиторных ишемических атак становятся учащающиеся гипертонические кризы, приводящие к резкому спазму кровеносных сосудов, расстройство водно-электролитного баланса и реологических свойств крови (она сгущается, делается вязкой, хуже протекает по капиллярам). Перечисленные патологические изменения приводят к стимуляции надпочечников, увеличивающих выделение вазопрессорных (сужающих) факторов, что, в свою очередь, способствует развитию временного или постоянного сосудистого спазма.
Наличие сосудистой патологии, беспокоящих симптомов, плохого самочувствия — серьезный повод для начала профилактического лечения с целью предотвращения острой формы болезни.
Острое нарушение мозгового кровообращения: развитие патологии
Чтобы понять, что такое ОНМК в медицине, важно определиться, каким образом происходит снабжение кровью головного мозга и какие сбои кровеносной системы наиболее опасны. Шейные артерии поставляют кровь, насыщенную кислородом и питательными веществами, через большое затылочное отверстие в полость черепа. Весь орган густо оплетен сетью артерий и вен с отходящими от них капиллярами, что позволяет полноценно питать нейроны кровью. Для каждой ветви артерии определена своя зона ответственности, а по венам кровь оттекает от головы, постепенно собираясь в крупные сосуды.
Опасны как перебои притока крови по артериям, так и сбой оттока крови по венам (так называемые застойные явления). Обычно острая недостаточность мозгового кровообращения формируется в случаях, когда страдают артерии и происходит их разрыв с кровотечением или закупорка с выраженным спазмом и ишемией определенной зоны. Венозные проблемы более типичны для хронического течения патологических процессов в силу застоя крови в артериях и венах и замедления скорости оттока.
Что такое ОНМК со стойкими нарушениями
По своей сути острое нарушение мозгового кровообращения – это резко возникающее несоответствие между объемами поступающей крови, приносящей кислород и питательные вещества к тканям, с создающимися потребностями. Подобная опасная ситуация возникает в результате стойкой ишемии определенного участка ткани в результате выраженного спазма или перекрытия просвета тромбом или эмболом. По такому механизму развивается ишемический инсульт. Другим вариантом перебоя кровообращения, в результате которого может пострадать головной мозг, является разрыв капилляров с вытеканием крови в ткани, кровоизлияние с образованием гематомы или участка геморрагического пропитывания. Оба варианта относятся к стойким сбоям кровообращения.
Что такое ОНМК преходящего типа
В результате резких и относительно кратких по длительности воздействий могут развиваться транзиторные нарушения, связанные с временным, но ярко выраженным спазмом сосудов. Если говорить о преходящих нарушениях кровообращения, что это такое можно понять, зная основные механизмы их образования. Это временный спазм капилляров в голове, вызванный различными неблагоприятными внешними факторами или внутренними патологическими процессами, приводящий к формированию определенного комплекса негативных симптомов. Неврологические проявления спазма сохраняются в течение от нескольких минут или часов до суток с последующим полным восстановлением всех нарушенных функций.
Подобные состояния относятся к предынсультным, они требуют особого внимания врачей и самих пациентов, так как без адекватного лечения и устранения всех причин, приводящих к данной аномалии, такие сбои грозят развитием в дальнейшем инсульта.
Самыми частыми причинами ТИА (транзиторных ишемических атак) являются следующие:
- артериальная гипертония с кризовым течением, на фоне которой возникают резкие спазмы;
- атеросклеротическое поражение стенок капилляров, приводящее к сужению их просвета, из-за чего приток крови к серому веществу головного мозга уменьшается;
- сердечные аритмии, нарушающие кровообращение, в том числе и зоны головы;
- сердечная недостаточность или острый сосудистый коллапс.
Описать преходящие острые нарушения мозгового кровообращения, что это в плане проявлений – несложно. Все симптомы можно разделить на:
- общемозговые;
- очаговые.
Общемозговые симптомы:
- появление резкой и сильной, мучительной головной боли с головокружениями, приступами тошноты и рвоты;
- возможны кратковременные потери сознания или ощущение оглушенности, дезориентация пациента в пространстве и времени.
Очаговая симптоматика:
- возникновение временных параличей и парезов (частичный паралич отдельной зоны), а также чувства ползания мурашек (парестезии);
- зрительные расстройства с мельканием точек, вспышками света или мушками;
- разнообразные речевые расстройства;
- проблемы координации при ходьбе или движениях конечностей;
- несоблюдение функций отдельных ядер черепно-мозговых нервов (проблемы с открытием рта, миганием глаз, глотанием).
Если диагноз преходящего нарушения кровообращения ставится сразу, и начинаются активные профессиональные лечебные мероприятия по устранению спазма, восстановлению нормального кровотока, ведется грамотная борьба с аритмиями и гипертензией, то кровоснабжение восстанавливается, и все отрицательные симптомы проходят на протяжении суток без последствий. При игнорировании подобных проявлений или самолечении могут возникать более серьезные патологические состояния – инсульты.
ОНМК, церебральный инсульт: что это за диагноз
При наличии стойких расстройств кровообращения головного мозга формируются длительные периоды обескровливания определенных зон с прогрессивной гибелью нейронов и формированием участка некроза тканей, что формирует церебральный инсульт.
Если речь идет о диагнозе стойкого нарушения, что это значит с клинической точки зрения? Это формирование грубых расстройств и тяжелой симптоматики вплоть до коматозного состояния и гибели пациента от усиливающихся дыхательных и сосудистых нарушений.
Так, больные с ОНМК – это люди, пережившие геморрагический инсульт (кровоизлияние вследствие разрыва капилляра) или ишемический (необратимая закупорка тромбом или эмболом, стойкий необратимый спазм атеросклеротически измененного сосуда).
Признаки
При геморрагическом инсульте симптомы развиваются остро, признаки обычно выявляются на фоне физической или эмоциональной нагрузки в утреннее или дневное время, происходит потеря сознания, может сформироваться коматозное состояние пациента.
Внешние признаки ОНМК: у пациента краснеет лицо, развивается косоглазие или отведение глаз вбок, лицо и голова развертываются в сторону очага кровоизлияния. На противоположной гематоме стороне тела отмечается паралич конечности – верхней и нижней, а также определяются патологические рефлексы сухожилий и мышц. Если кровоизлияние локализовано в области стволовых образований, возникают прогрессирующие сосудистые, сердечные и дыхательные расстройства, повышение артериального давления.
На фоне ишемического инсульта симптомы развиваются менее остро, но более длительно, постепенно проявления заболевания все более нарастают по силе и тяжести. Неврологические симптомы при данном типе зависят от локализации питающей артерии, обширности зоны ишемии и длительности воздействия. При закупорке крупной артерии возможна кома с необратимыми изменениями речи, двигательной сферы и стойкими расстройствами функций внутренних органов пациента.
Последствия данной патологии
Если транзиторные ишемические атаки учащаются, их длительность становится все более продолжительной и не устраняются причины, приводящие к подобным случаям, основными из последствий ОНМК становятся инсульты и инвалидизация пациента. Особенно неблагоприятные прогнозы имеют состояния на фоне глубоких поражений сознания с ранним развитием церебральной комы. В этом случае создается реальная угроза жизни для пациента, особенно на фоне лизиса тромба и повторного кровотечения с утяжелением пагубных последствий.
Если состояние после острого нарушения мозгового кровообращения приводит к развитию паралича конечностей с нарушением двигательной сферы, либо формируются расстройства зрения, дефекты речи, нарушения ориентации и памяти, пациент будет нуждаться в постоянном медицинском уходе и медицинской помощи.
Эпидемиология
Инсульт в настоящее время становится основной социально-медицинской проблемой неврологии. Ежегодно в мире церебральный инсульт переносят около 6 млн. человек, а в России более 450 тыс., то есть каждые 1,5 минуты у кого-то из россиян развивается это заболевание. В крупных мегаполисах России количество острых инсультов составляет от 100 до 120 в сутки. Ранняя 30-дневная летальность после инсульта составляет 35%, в течение года умирает около 50% больных. Инсульт в настоящее время является одной из основных причин инвалидизации населения. Менее 20% выживших после церебрального инсульта больных могут вернуться к прежней работе. Среди всех видов инсульта преобладают ишемические поражения мозга. Ишемические инсульты составляют 70-85% случаев, кровоизлияния в мозг — 20-25% случаев, нетравматические субарахноидальные кровоизлияния — 5% случаев.
Историческая справка
Первым упоминанием об инсульте служат описания, сделанные Гиппократом в 460-х годах до н.э., в которых говорится о случае потери сознания в результате заболевания головного мозга. Потом Гален описал симптомы, которые начинаются с внезапной потери сознания, и обозначил их термином «apoplexy», т.е. удар. С тех пор термин «апоплексия» достаточно прочно и надолго входит в медицину, обозначая при этом инсульт. Уильям Гарвей в 1628 году изучил, как движется кровь в организме, и определил функцию сердца как насосную, описав процесс циркуляции крови. Эти знания заложили основу изучения причин возникновения инсульта и роли сосудов в этом процессе. Значительную часть знаний об инсульте разработал Рудольф Вирхов. Он предложил термины «тромбоз» и «эмболия». Данные термины до сих пор являются ключевыми в диагностике, лечении и профилактике инсульта. Позднее он также установил, что тромбоз артерий вызывается не воспалением, а жировым перерождением сосудистой стенки и связал его с атеросклерозом.
Виды инсульта
Существует три основных вида инсульта: ишемический инсульт, внутримозговое и субарахноидальное кровоизлияние. По данным международных многоцентровых исследований, соотношение ишемического и геморрагического инсультов составляет в среднем 4:1—5:1 (80—85 % и 15—20 %).
Ишемический инсульт
Ишемический инсульт или инфаркт мозга. Чаще всего возникает у больных старше 60 лет, имеющих в анамнезе инфаркт миокарда, ревматические пороки сердца, нарушение сердечного ритма и проводимости, сахарный диабет. Большую роль в развитии ишемического инсульта играют нарушения реологических свойств крови, патология магистральных артерий. Характерно развитие заболевания в ночное время без потери сознания.
Этиопатогенез
Ишемический инсульт чаще всего развивается при сужении или закупорке артерий, питающих клетки головного мозга. Не получая необходимые им кислород и питательные вещества, клетки мозга погибают. Ишемический инсульт подразделяют на атеротромботический, кардиоэмболический, гемодинамический, лакунарный и инсульт по типу гемореологической микроокклюзии.
- Атеротромботический инсульт как правило возникает на фоне атеросклероза церебральных артерий крупного или среднего калибра. Атеросклеротическая бляшка суживает просвет сосуда и способствует тромбообразованию. Возможна артерио-артериальная эмболия. Этот тип инсульта развивается ступенеобразно, с нарастанием симптоматики на протяжении нескольких часов или суток, часто дебютирует во сне. Нередко атеротромботический инсульт предваряется транзиторными ишемическими атаками. Размеры очага ишемического повреждения варьируют.
- Кардиоэмболический инсульт возникает при полной или частичной закупорке эмболом артерии мозга. Наиболее часто причинами инсульта являются кардиогенные эмболии при клапанных пороках сердца, возвратном ревматическом и бактериальном эндокардите, при других поражениях сердца, которые сопровождаются образованием в его полостях пристеночных тромбов. Часто эмболический инсульт развивается вследствие пароксизма мерцательной аритмии. Начало кардиоэмболического инсульта как правило внезапное, в состоянии бодрствования пациента. В дебюте заболевания наиболее выражен неврологический дефицит. Чаще инсульт локализуется в зоне кровоснабжения средней мозговой артерии, размер очага ишемического повреждения средний или большой, характерен геморрагический компонент. В анамнезе возможны тромбоэмболии других органов.
- Гемодинамаческий инсульт обусловлен гемодинамическими факторами — снижением артериального давления (физиологическим, например во время сна; ортостатической, ятрогенной артериальной гипотензией, гиповолемией) или падением минутного объема сердца (вследствие ишемии миокарда, выраженной брадикардии и т.д.). Начало гемодинамического инсульта может быть внезапным или ступенеобразным, в покое или активном состоянии пациента. Размеры инфарктов различны, локализация обычно в зоне смежного кровоснабжения (корковая, перивентрикулярная и др.). Гемодинамические инсульты возникают на фоне патологии экстра- и/или интракраниальных артерий (атеросклероз, септальные стенозы артерий, аномалии сосудистой системы мозга).
- Лакунарный инсульт обусловлен поражением небольших перфорирующих артерий. Как правило возникает на фоне повышенного артериального давления, постепенно, в течение нескольких часов. Лакунарные инсульты локализуются в подкорковых структурах (подкорковые ядра, внутренняя капсула, белое вещество семиовального центра, основание моста), размеры очагов не превышают 1,5 см. Общемозговые и менингеальные симптомы отсутствуют, имеются характерная очаговая симптоматика (чисто двигательный или чисто чувствительный лакунарный синдром, атактический гемипарез, дизартрия или монопарез).
- Инсульт по типу гемореологической микроокклюзии возникает на фоне отсутствия какого-либо сосудистого или гематологического заболевания установленной этиологии. Причиной инсульта служат выраженные гемореологические изменения, нарушения в системе гемостаза и фибринолиза. Характерна скудная неврологическая симптоматика в сочетании со значительными гемореологическими нарушениями.
Внутримозговое кровоизлияние
Геморрагический инсульт или кровоизлияние в мозг. Чаще всего возникает в возрасте 45 — 60 лет. В анамнезе у таких больных — гипертоническая болезнь, церебральный атеросклероз или сочетание этих заболеваний, артериальная симптоматическая гипертензия, заболевание крови и др. Предвестники заболевания (чувство жара, усиление головной боли, нарушение зрения) бывают редко. Обычно инсульт развивается внезапно, в дневное время, на фоне эмоционального или физического перенапряжения.
Этиопатогенез
Причиной кровоизлияния в головной мозг чаще всего является гипертоническая болезнь (80—85% случаев). Реже кровоизлияния обусловливаются атеросклерозом, заболеваниями крови, воспалительными изменениями мозговых сосудов, интоксикацией, авитаминозами и другими причинами. Кровоизлияние в мозг может наступить путем диапедеза или в результате разрыва сосуда. В обоих случаях в основе выхода крови за пределы сосудистого русла лежат функционально-динамические ангиодистонические расстройства общей и в особенности регионарной мозговой циркуляции.
Основным патогенетическим фактором кровоизлияния являются артериальная гипертензия и гипертонические кризы, при которых возникают спазмы или параличи мозговых артерий и артериол. Обменные нарушения, возникающие в очаге ишемии, способствуют дезорганизации стенок сосудов, которые в этих условиях становятся проницаемыми для плазмы и эритроцитов. Так возникает кровоизлияние путем диапедеза.
Одновременное развитие спазма многих сосудистых ветвей в сочетании с проникновением крови в мозговое вещество может привести к образованию обширного очага кровоизлияния, а иногда и множественных геморрагических очагов. В основе гипертонического криза может быть резкое расширение артерий с увеличением мозгового кровотока, обусловленное срывом его саморегуляции при высоком артериальном давлении. В этих условиях артерии утрачивают способность к сужению и пассивно расширяются. Под повышенным давлением кровь заполняет не только артерии, но и капилляры и вены. При этом повышается проницаемость сосудов, что приводит к диапедезу плазмы крови и эритроцитов.
В механизме возникновения диапедезной геморрагии определенное значение придается нарушению взаимосвязи между свертывающей и противосвертывающей системами крови. В патогенезе разрыва сосудов играют роль и функционально-динамические нарушения сосудистого тонуса. Паралич стенки мелких мозговых сосудов ведет к острому нарастанию проницаемости сосудистых стенок и плазморрагии.
Субарахноидальное кровоизлияние
Субарахноидальное кровоизлияние (кровоизлияние в субарахноидальное пространство). Наиболее часто кровоизлияние происходит в возрасте 30—60 лет. В числе факторов риска развития субарахноидального кровоизлияния называются курение, хронический алкоголизм и однократное употребление алкоголя в больших количествах, артериальная гипертензия, избыточная масса тела.
Этиопатогенез
Может произойти спонтанно, обычно вследствие разрыва артериальной аневризмы (по разным данным, от 50 % до 85 % случаев), или в результате черепно-мозговой травмы. Также возможны кровоизлияния из-за других патологических изменений (артериовенозные мальформации, заболевания сосудов спинного мозга, кровоизлияние в опухоль). Помимо этого, в числе причин САК кокаиновая наркомания, серповидно-клеточная анемия (обычно у детей); реже — приём антикоагулянтов, нарушения свёртывающей системы крови и гипофизарный инсульт.
Локализация субарахноидального кровоизлияния зависит от места разрыва сосуда. Чаще всего она возникает при разрыве сосудов артериального круга большого мозга на нижней поверхности головного мозга. Обнаруживается скопление крови на базальной поверхности ножек мозга, моста, продолговатого мозга, височных долей. Реже очаг локализуется на верхнелатеральной поверхности мозга; наиболее интенсивные кровоизлияния в этих случаях прослеживаются по ходу крупных борозд.
Международная стандартная классификация
| Инсульт | МКБ-9 | МКБ-10 |
|---|---|---|
| ишемический | 433, 434 | I63 |
| геморрагический | 431 | I61 |
| САК | 430 | I60 |
| не указан | 436 | I64 |
Клиническая картина
При появлении симптомов острого нарушения мозгового кровообращения нужно сразу вызвать неотложную помощь, чтобы как можно раньше начать лечение.
Симптомы
Инсульт может проявляется общемозговыми и очаговыми неврологическими симптомами.
Общемозговые симптомы инсульта бывают разные. Этот симптом может возникать в виде нарушения сознания, оглушенности, сонливости или, наоборот, возбуждения, также может возникнуть кратковременная потеря сознания на несколько минут. Сильная головная боль может сопровождается тошнотой или рвотой. Иногда возникает головокружение. Человек может чувствовать потерю ориентировки во времени и пространстве. Возможны вегетативные симптомы: чувство жара, потливости, сердцебиение, сухость во рту.
На фоне общемозговых симптомов инсульта появляются очаговые симптомы поражения головного мозга. Клиническая картина определяется тем, какой участок мозга пострадал из-за повреждения кровоснабжающего его сосуда.
Если участок мозга обеспечивает функцию движения, то развивается слабость в руке или ноге вплоть до паралича. Утрата силы в конечностях может сопровождаться снижением в них чувствительности, нарушением речи, зрения. Подобные очаговые симптомы инсульта в основном связаны с повреждением участка мозга, кровоснабжаемым сонной артерией. Возникает слабости в мышцах (гемипарез), нарушения речи и произношения слов, характерно снижение зрения на один глаз и пульсации сонной артерии на шее на стороне поражения.
Иногда появляется шаткость походки, потеря равновесия, неукротимая рвота, головокружение, особенно в случаях, когда страдают сосуды, кровоснабжающие зоны мозга, ответственные за координацию движений и чувство положения тела в пространстве. Возникает «пятнистая ишемия» мозжечка, затылочных долей и глубоких структур и ствола мозга. Наблюдаются приступы головокружения в любую сторону, когда предметы вращаются вокруг человека. На этом фоне могут быть зрительные и глазодвигательные нарушения (косоглазие, двоение, снижение полей зрения), шаткость и неустойчивость, ухудшение речи, движений и чувствительности.
Факторы риска
Факторами риска являются различные клинические, биохимические, поведенческие и другие характеристики, указывающие на повышенную вероятность развития определенного заболевания. Все направления профилактической работы ориентированы на контроль факторов риска, их коррекцию как у конкретных людей, так и в популяции в целом.
- Возраст
- Артериальная гипертония
- Заболевания сердца
- ТИА являются существенным предиктором развития как инфаркта мозга, так и инфаркта миокарда
- Сахарный диабет
- Курение
- Оральные контрацептивы
- Асимптомный стеноз сонных артерий
Многие люди в популяции имеют одновременно несколько факторов риска, каждый из которых может быть выражен умеренно. Существуют такие шкалы, которые позволяют оценить индивидуальный риск развития инсульта (в процентах) на ближайшие 10 лет и сравнить его со среднепопуляционным риском на тот же период. Самая известная Фрамингемская шкала.
Диагностика
Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) — наиболее важные диагностические исследования при инсульте. КТ в большинстве случаев позволяет четко отдифференцировать «свежее» кровоизлияние в мозг от других типов инсультов, МРТ предпочтительнее для выявления участков ишемии, оценки распространённости ишемического повреждения и пенумбры (это особенно важно в первые 12—24 часа заболевания, когда методом КТ ишемический инсульт может не визуализироваться).
Также с помощью этих исследований можно выявлять первичные и метастатические опухоли, абсцессы мозга и субдуральные гематомы. Если наблюдается ригидность затылочных мышц, но отсутствует отёк диска зрительного нерва, люмбальная пункция в большинстве случаев позволит быстро установить диагноз кровоизлеяния в мозг, хотя при этом сохраняется незначительный риск возникновения синдрома «вклинения» мозга. В случаях, когда есть подозрения на эмболию, люмбальная пункция необходима, если предполагается применение антикоагулянтов. Люмбальная пункция имеет также важное значение для диагностики рассеяного склероза и, кроме того, может иметь диагностическое значение при нейровасулярном сифилисе и абсцессе мозга.
Дифференциальная диагностика
| Симптомы | Ишемический инфаркт мозга | Кровоизлияние в мозг | Субарахноидальное кровоизлияние |
|---|---|---|---|
| Предшествующие преходящие ишемические атаки | Часто | Редко | Отсутствуют |
| Начало | Более медленное | Быстрое (минуты или часы) | Внезапное (1-2 минуты) |
| Головная боль | Слабая или отсутствует | Очень сильная | Очень сильная |
| Рвота | Не типична, за исключением поражение ствола мозга | Часто | Часто |
| Гипертония | Часто | Имеется почти всегда | Не часто |
| Сознание | Может быть потеряно на непродолжительное время | Обычно длительная потеря | Может быть кратковременная потеря |
| Ригидность мышц затылка | Отсутствует | Часто | Всегда |
| Гемипарез (монопарез) | Часто, с самого начала болезни | Часто, с самого начала болезни | Редко, не с самого начала болезни |
| Нарушение речи | Часто | Часто | Очень редко |
| Ликвор (ранний анализ) | Обычно бесцветный | Часто кровянистый | Всегда кровянистый |
| Кровоизлияние в сетчатку | Отсутствует | Редко | Может быть |
На месте
Распознать инсульт возможно на месте, не медля, для этого используются три основных приёма распознавания симптомов инсульта, так называемые «УЗП». Для этого попросите пострадавшего:
- У — улыбнуться.
- З — заговорить, выговорить простое предложение. Связно. Например: «За окном светит солнце».
- П — поднять обе руки.
Дополнительные методы диагностики:
- попросить пострадавшего высунуть язык. Если язык кривой или неправильной формы и западает на одну или другую сторону, то это тоже признак инсульта.
- попросить пострадавшего вытянуть руки вперед ладонями вверх и закрыть глаза. Если одна из них начинает непроизвольно «уезжать» вбок и вниз — это признак инсульта.
Если у пострадавшего проблемы с каким-то из этих заданий, необходимо немедленно вызвать скорую помощь, так как существует опасность повторного удара, и описать симптомы прибывшим на место медикам. Распознавание острого нарушения мозгового кровообращения несложно, когда имеются грубые параличи, расстройства сознания и речи, труднее с преходящими нарушениями, но тактика должна быть одна — госпитализация по скорой помощи; пожилой возраст, кома не являются противопоказаниями госпитализации.
Первая помощь при инсульте
Прежде всего больного необходимо удобно уложить на кровать и расстегнуть затрудняющую дыхание одежду, дать достаточный приток свежего воздуха. Удалить изо рта протезы, рвотные массы. Голова, плечи должны лежать на подушке, чтобы не было сгибания шеи и ухудшения кровотока по позвоночным артериям. При развитии инсульта самыми дорогими являются первые минуты и часы заболевания, именно в это время медицинская помощь может быть наиболее эффективной.
Больной с инсультом транспортируется только в положении лежа. Больные редко погибают непосредственно от инсульта, к инсульту чаще всего присоединяются пневмония и пролежни, что требует постоянного ухода, переворачивания со стороны на сторону, смены мокрого белья, кормления, очищения кишечника, вибромассажа грудной клетки.
Лечение инсульта включает в себя проведение курса сосудистой терапии, использование препаратов, улучшающих мозговой обмен, кислородотерапию, восстановительное лечение или реабилитацию (лечебная физкультура, физиолечение, массаж). Также рекомендуется после выписки из больницы делать гимнастику лёгких, так как после 14-17 дней лежания в лёгких может образоваться «застой». То есть совершать глубокие вдохи, выдохи. В день 5-7 раз надувать воздушные шарики.
Знаменитые люди, умершие от инсульта
- Иоганн Себастьян Бах — немецкий композитор и органист, представитель эпохи барокко. Один из величайших композиторов в истории музыки. 28 июля 1750 года умер от инсульта.
- Владимир Ильич Ленин — революционер, создатель партии большевиков, один из организаторов и руководителей Октябрьской революции 1917 года, председатель Совета Народных Комиссаров (правительства) РСФСР и СССР. 21 января 1924 года умер от инсульта.
- Франклин Делано Рузвельт — 32-й президент США. 12 апреля 1945 года умер от инсульта.
- Иосиф Виссарионович Сталин — советский государственный, политический и военный деятель. 5 марта 1953 году умер от инсульта.
- Федерико Феллини — выдающийся итальянский режиссёр. Родился и вырос в Римини. Умер в Риме в возрасте 73 лет от инсульта.
Частые вопросы
Какие симптомы свидетельствуют о нарушении мозгового кровообращения?
Острое нарушение мозгового кровообращения может проявляться различными симптомами, включая: резкую головную боль, головокружение, нарушение координации движений, слабость или паралич в одной половине тела, нарушение речи, затруднение восприятия информации, потерю сознания и др.
Какие факторы могут спровоцировать острое нарушение мозгового кровообращения?
Острое нарушение мозгового кровообращения может быть вызвано различными факторами, включая: атеросклероз (отложение жировых отложений на стенках сосудов), тромбоз (образование сгустка крови в сосуде), эмболия (закупорка сосуда сгустком крови или другими веществами), гипертония (повышенное артериальное давление), сахарный диабет, курение, злоупотребление алкоголем и др.
Какова роль скорой помощи при остром нарушении мозгового кровообращения?
Скорая помощь играет решающую роль при остром нарушении мозгового кровообращения. Чем быстрее пострадавшему будет оказана медицинская помощь, тем больше шансов на полное восстановление функций мозга. Сотрудники скорой помощи проводят необходимые медицинские процедуры, включая проведение интенсивной терапии, введение лекарственных препаратов для разжижения крови и улучшения кровообращения, а также транспортировку пострадавшего в специализированное медицинское учреждение для дальнейшего лечения.
Полезные советы
СОВЕТ №1
Обратите внимание на изменение поведения и состояния пациента. Острое нарушение мозгового кровообращения может проявляться в виде резкого изменения настроения, сонливости, заторможенности или, наоборот, возбужденности.
СОВЕТ №2
Обратите внимание на изменение речи и координации движений. При остром нарушении мозгового кровообращения пациент может испытывать затруднения в произношении слов, понимании речи или координации движений.
СОВЕТ №3
Немедленно вызовите скорую помощь. Острое нарушение мозгового кровообращения требует немедленного медицинского вмешательства. Чем быстрее пациент получит помощь, тем больше шансов на полное восстановление.