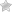Что такое кератопатия?
Кератопатия глаза представляет собой патологическое состояние роговицы, которое может быть вызвано различными факторами и проявляться в различных формах. Роговица — это прозрачная передняя часть глаза, которая играет ключевую роль в фокусировке света и защите внутренних структур глаза. Кератопатия может привести к изменению прозрачности роговицы, что, в свою очередь, может вызвать ухудшение зрения.
Существует несколько видов кератопатии, включая поверхностную, глубокую и инфекционную. Поверхностная кератопатия часто связана с повреждением верхнего слоя роговицы, что может быть вызвано травмами, химическими веществами или длительным воздействием ультрафиолетового излучения. Глубокая кератопатия затрагивает более глубокие слои роговицы и может быть связана с воспалительными процессами или системными заболеваниями.
Инфекционная кератопатия возникает в результате бактериальных, вирусных или грибковых инфекций, которые могут привести к образованию язв на роговице и, как следствие, к потере зрения. Важно отметить, что кератопатия может развиваться как у людей с нормальным зрением, так и у тех, кто носит контактные линзы или страдает от хронических заболеваний.
Понимание природы кератопатии и ее разновидностей является важным шагом к эффективному лечению и профилактике этого заболевания. Своевременная диагностика и правильное лечение могут значительно снизить риск осложнений и сохранить зрение.
Кератопатия глаза представляет собой заболевание роговицы, которое может приводить к ухудшению зрения и дискомфорту. Врачи отмечают, что это состояние может быть вызвано различными факторами, включая травмы, инфекции и длительное ношение контактных линз. Симптомы кератопатии могут варьироваться от легкого покраснения и слезотечения до сильной боли и потери остроты зрения.
Специалисты подчеркивают важность своевременной диагностики и лечения. В зависимости от причины заболевания, терапия может включать использование противовоспалительных препаратов, антибиотиков или даже хирургическое вмешательство. Врачи рекомендуют регулярные осмотры у офтальмолога для предотвращения осложнений и поддержания здоровья глаз. Профилактика, включая правильный уход за контактными линзами и защиту глаз от травм, также играет ключевую роль в борьбе с кератопатией.

Причины кератопатии
Кератопатия может возникать по различным причинам, и понимание этих факторов имеет ключевое значение для профилактики и лечения заболевания. Рассмотрим основные из них более подробно.
Инфекции являются одной из наиболее распространенных причин кератопатии. Бактериальные, вирусные или грибковые инфекции могут привести к воспалению роговицы, что в свою очередь вызывает помутнение и ухудшение зрения. Например, герпетическая инфекция может вызвать кератит, который, если не лечить, может перерасти в кератопатии. Важно отметить, что инфекции могут развиваться как на фоне ослабленного иммунитета, так и при наличии других заболеваний.
Травмы глаза также могут стать причиной развития кератопатии. Механические повреждения, химические ожоги или попадание инородных тел могут нарушить целостность роговицы и привести к ее воспалению. Даже незначительные травмы могут вызвать серьезные последствия, если не будет оказана своевременная медицинская помощь.
Ношение контактных линз, особенно при неправильном уходе за ними или при несоблюдении режима ношения, может значительно увеличить риск развития кератопатии. Контактные линзы могут стать средой для размножения бактерий, что может привести к инфекциям и воспалениям. Кроме того, длительное ношение линз может вызвать гипоксию роговицы, что также негативно сказывается на ее здоровье.
Системные заболевания, такие как диабет, ревматоидный артрит или синдром Шегрена, могут оказывать влияние на здоровье глаз и способствовать развитию кератопатии. Эти заболевания могут вызывать изменения в составе слезной жидкости, что приводит к сухости глаз и повышенному риску повреждения роговицы. Кроме того, некоторые системные заболевания могут вызывать воспалительные процессы, которые также могут затрагивать глазные структуры.
Таким образом, причины кератопатии разнообразны и могут быть связаны как с внешними факторами, так и с внутренними состояниями организма. Понимание этих причин поможет в своевременной диагностике и лечении заболевания.
1. Инфекции
Инфекции являются одной из основных причин развития кератопатии. Они могут быть вызваны различными микроорганизмами, включая бактерии, вирусы, грибы и простейшие. Инфекционные агенты могут проникать в роговицу глаза через повреждения или микротрещины, что приводит к воспалению и помутнению роговицы.
Наиболее распространенной инфекцией, вызывающей кератопатию, является бактериальный кератит. Он может возникнуть в результате повреждения роговицы, например, при травмах или ношении контактных линз. Бактерии, такие как Staphylococcus aureus и Pseudomonas aeruginosa, могут быстро размножаться в поврежденной области, вызывая острое воспаление и ухудшение зрения.
Вирусные инфекции, такие как герпетический кератит, также могут привести к кератопатии. Вирус простого герпеса может оставаться в организме в латентном состоянии и активироваться при ослаблении иммунной системы, вызывая воспаление роговицы и образование язв. Это состояние требует немедленного лечения, так как может привести к серьезным осложнениям, включая рубцевание роговицы.
Грибковые инфекции, хотя и реже встречаются, также могут вызывать кератопатию, особенно у людей с ослабленным иммунитетом или при наличии предрасполагающих факторов, таких как травмы глаза. Грибки, такие как Fusarium и Aspergillus, могут вызывать глубокие поражения роговицы, что требует специализированного лечения.
Простейшие, такие как Acanthamoeba, могут вызывать кератит у людей, которые носят контактные линзы, особенно при неправильной гигиене или использовании загрязненной воды. Инфекция Acanthamoeba может быть очень тяжелой и трудной для лечения, часто требуя длительной терапии и даже хирургического вмешательства.
Таким образом, инфекции играют ключевую роль в развитии кератопатии, и их своевременная диагностика и лечение являются важными для предотвращения серьезных последствий для зрения.
Кератопатия глаза — это заболевание роговицы, которое может вызывать значительный дискомфорт и ухудшение зрения. Люди, столкнувшиеся с этой проблемой, часто описывают симптомы как резь, покраснение и ощущение инородного тела в глазу. Причины кератопатии могут быть разнообразными: от травм и инфекций до длительного ношения контактных линз. Многие пациенты отмечают, что своевременное обращение к офтальмологу и правильное лечение помогают справиться с болезнью. Важно следовать рекомендациям врача, использовать назначенные препараты и избегать факторов, способствующих ухудшению состояния. Профилактика также играет ключевую роль: регулярные осмотры и соблюдение гигиенических норм могут существенно снизить риск развития кератопатии.

2. Травмы
Травмы глаза могут быть одной из основных причин развития кератопатии. Они могут возникнуть в результате различных факторов, таких как механическое воздействие, химические ожоги или попадание инородных тел. Механические травмы, например, могут произойти при попадании пыли, песка или мелких частиц в глаз, что может вызвать повреждение роговицы. В таких случаях важно немедленно обратиться к врачу, чтобы предотвратить дальнейшее ухудшение состояния.
Химические травмы, например, могут возникнуть при контакте с агрессивными веществами, такими как кислоты или щелочи. Эти вещества могут вызвать серьезные повреждения роговицы и других структур глаза, что в свою очередь может привести к кератопатии. При химическом ожоге необходимо срочно промыть глаз чистой водой и обратиться за медицинской помощью.
Кроме того, травмы могут быть результатом спортивных занятий или несчастных случаев, например, при использовании инструментов или в результате автомобильной аварии. Даже небольшие повреждения могут привести к воспалению и нарушению целостности роговицы, что создает условия для развития кератопатии.
Важно помнить, что любые травмы глаза требуют внимательного отношения и своевременной диагностики. В случае возникновения симптомов, таких как покраснение, боль, светобоязнь или ухудшение зрения, необходимо незамедлительно обратиться к офтальмологу для получения квалифицированной помощи.
3. Ношение контактных линз
Ношение контактных линз может стать одной из причин развития кератопатии, особенно если не соблюдаются правила их использования и ухода. Контактные линзы обеспечивают удобство и эстетический вид, однако при неправильном обращении с ними могут возникнуть серьезные проблемы с глазами.
Одной из основных причин кератопатии при использовании контактных линз является недостаточная гигиена. Если линзы не очищаются должным образом или используются дольше рекомендованного срока, на их поверхности могут накапливаться микроорганизмы. Это может привести к инфекциям, которые, в свою очередь, вызывают воспаление роговицы и другие осложнения.
Кроме того, ношение линз в условиях, не подходящих для их использования, также может спровоцировать кератопатию. Например, плавание в открытых водоемах или в бассейне в линзах может привести к попаданию в глаза бактерий и других патогенных микроорганизмов. Также важно помнить о том, что ношение линз во время сна, если это не предусмотрено производителем, может снизить уровень кислорода, поступающего к роговице, что увеличивает риск ее повреждения.
Некоторые люди могут испытывать индивидуальную непереносимость материалов, из которых изготовлены линзы, что также может привести к воспалительным процессам и, как следствие, к кератопатии. Поэтому важно выбирать линзы, подходящие именно вам, и консультироваться с офтальмологом перед их использованием.
Чтобы минимизировать риск развития кератопатии, необходимо следовать рекомендациям по уходу за контактными линзами, регулярно проходить осмотры у врача и при первых признаках дискомфорта в глазах немедленно обращаться за медицинской помощью.

4. Системные заболевания
Системные заболевания могут оказывать значительное влияние на здоровье глаз и способствовать развитию кератопатии. К таким заболеваниям относятся диабет, ревматоидный артрит, системная красная волчанка и другие аутоиммунные расстройства.
При диабете, например, повышенный уровень сахара в крови может привести к повреждению мелких кровеносных сосудов, что, в свою очередь, может вызвать изменения в роговице. Это может привести к нарушению ее прозрачности и развитию кератопатии. Кроме того, диабет может способствовать развитию инфекций, которые также могут усугубить состояние роговицы.
Ревматоидный артрит и системная красная волчанка могут вызывать воспалительные процессы в организме, которые затрагивают не только суставы, но и глаза. Воспаление может привести к сухости глаз, что увеличивает риск повреждения роговицы и развития кератопатии.
Важно отметить, что системные заболевания могут проявляться по-разному у разных людей, и их влияние на здоровье глаз может варьироваться. Поэтому регулярные осмотры у офтальмолога и контроль за состоянием общего здоровья являются ключевыми факторами в профилактике и своевременном выявлении кератопатии, особенно у пациентов с известными системными заболеваниями.
Симптомы кератопатии
Симптомы кератопатии могут варьироваться в зависимости от степени тяжести заболевания и его причин. Однако есть несколько общих признаков, которые могут указывать на наличие этой патологии.
Первым и наиболее заметным симптомом является ухудшение зрения. Пациенты могут отмечать размытость изображения, трудности с фокусировкой на объектах, а также снижение контрастности. Эти изменения могут быть временными или постоянными, в зависимости от характера кератопатии.
Другим распространенным симптомом является боль или дискомфорт в глазах. Это может проявляться как острое ощущение, так и как постоянная ноющая боль. Часто пациенты описывают чувство инородного тела в глазу, что может быть связано с воспалением или повреждением роговицы.
Также кератопатия может сопровождаться повышенной чувствительностью к свету (фотофобией). Это состояние может вызывать значительный дискомфорт, особенно при ярком освещении или в солнечную погоду. Пациенты могут избегать ярких мест и предпочитать находиться в полутени.
Другие симптомы включают покраснение глаз, слезотечение и выделения из глаз. Покраснение может быть вызвано воспалением, а слезотечение — реакцией организма на раздражение. Выделения могут варьироваться от прозрачных до гнойных, что также может указывать на инфекционный процесс.
В некоторых случаях кератопатия может вызывать изменения в внешнем виде глаза, такие как отек или помутнение роговицы. Эти изменения могут быть заметны при визуальном осмотре и требуют немедленного обращения к врачу.
Таким образом, если вы заметили у себя или у близких подобные симптомы, важно не откладывать визит к офтальмологу. Раннее выявление и лечение кератопатии могут значительно улучшить прогноз и сохранить зрение.
Диагностика кератопатии
Диагностика кератопатии включает в себя несколько ключевых этапов, позволяющих врачу установить точный диагноз и определить степень заболевания. Каждый из этих этапов важен для понимания состояния пациента и выбора наиболее эффективного метода лечения.
Анамнез является первым шагом в диагностике. Врач собирает информацию о медицинской истории пациента, включая наличие ранее перенесенных заболеваний, травм глаз, а также информацию о симптомах, которые беспокоят пациента в данный момент. Важно также обсудить, использует ли пациент контактные линзы, так как это может быть значительным фактором в развитии кератопатии. Вопросы о наличии системных заболеваний, таких как диабет или аутоиммунные расстройства, также имеют большое значение.
Офтальмоскопия – это следующий этап диагностики, который позволяет врачу визуально оценить состояние роговицы и других структур глаза. С помощью специального инструмента – офтальмоскопа – врач может выявить изменения в роговице, такие как помутнение, отек или другие аномалии, которые могут указывать на наличие кератопатии. Этот метод является неинвазивным и позволяет получить важную информацию о состоянии глаз.
Тест на зрение также играет важную роль в диагностике кератопатии. Он помогает определить, насколько сильно заболевание влияет на зрение пациента. Врач может использовать различные тесты, включая проверку остроты зрения, оценку полей зрения и тесты на цветовое восприятие. Результаты этих тестов помогут врачу понять, насколько серьезно заболевание и какие меры необходимо предпринять для его лечения.
Таким образом, диагностика кератопатии – это комплексный процесс, который включает в себя сбор анамнеза, визуальный осмотр глаз и тестирование зрения. Все эти методы позволяют врачу получить полное представление о состоянии пациента и разработать индивидуальный план лечения.
1. Анамнез
Анамнез является важным этапом в диагностике кератопатии. Врач собирает информацию о состоянии здоровья пациента, его медицинской истории, а также о возможных факторах, которые могли способствовать развитию заболевания. Это включает в себя вопросы о наличии ранее перенесенных заболеваний глаз, таких как конъюнктивит или кератит, а также о любых травмах, которые могли произойти.
Кроме того, важно выяснить, использует ли пациент контактные линзы, так как они могут быть как причиной, так и фактором риска для развития кератопатии. Врач также может спросить о системных заболеваниях, таких как диабет или аутоиммунные расстройства, которые могут влиять на здоровье глаз.
Анамнез также включает в себя изучение образа жизни пациента: его привычки, условия труда и отдыха, а также наличие аллергий. Все эти аспекты помогают врачу составить полное представление о состоянии пациента и выявить возможные причины кератопатии, что, в свою очередь, способствует более точной и эффективной диагностике и лечению.
2. Офтальмоскопия
Офтальмоскопия – это важный диагностический метод, который позволяет врачу получить детальное изображение структуры глаза, включая роговицу, хрусталик и сетчатку. Этот метод используется для выявления различных заболеваний глаз, включая кератопатию.
Во время процедуры офтальмолог использует специальный инструмент – офтальмоскоп, который освещает и увеличивает изображение внутренних структур глаза. Существует два основных типа офтальмоскопии: прямой и непрямой. Прямой офтальмоскоп позволяет врачу увидеть глазное дно и роговицу в увеличенном виде, что помогает выявить изменения, характерные для кератопатии, такие как помутнение роговицы или наличие воспалительных процессов. Непрямой офтальмоскоп, в свою очередь, дает возможность получить более широкое поле зрения и оценить состояние глазного дна.
Перед проведением офтальмоскопии пациенту могут быть закапаны специальные капли для расширения зрачков. Это позволяет врачу лучше рассмотреть внутренние структуры глаза. Процедура обычно безболезненна и занимает всего несколько минут. Важно отметить, что после расширения зрачков зрение может быть временно размытым, и пациентам рекомендуется избегать яркого света и не садиться за руль сразу после обследования.
Офтальмоскопия позволяет выявить не только кератопатию, но и другие сопутствующие заболевания, такие как глаукома или диабетическая ретинопатия. Это делает данный метод незаменимым инструментом в практике офтальмологов для комплексной оценки состояния глаз и выбора правильной стратегии лечения.
3. Тест на зрение
Тест на зрение является важным этапом в диагностике кератопатии, так как он позволяет оценить функциональное состояние глаз и выявить возможные нарушения. Во время теста врач проверяет остроту зрения, что помогает определить, насколько четко пациент видит объекты на различных расстояниях.
Для этого используются специальные таблицы с буквами или символами, которые имеют разный размер. Пациенту предлагают закрыть один глаз и прочитать буквы, начиная с верхней строки, постепенно переходя к более мелким. Затем процесс повторяется для другого глаза. Это позволяет врачу оценить, есть ли разница в остроте зрения между глазами, что может указывать на наличие патологии.
Кроме того, тест на зрение может включать проверку цветового восприятия и периферического зрения. Эти аспекты также важны, так как некоторые виды кератопатии могут влиять на восприятие цвета или сужать поле зрения.
Врач может также использовать специальные приборы, такие как авторефрактометры, для более точной оценки рефракции глаза. Это помогает выявить, есть ли необходимость в коррекции зрения с помощью очков или контактных линз, что может быть особенно актуально для пациентов, страдающих от кератопатии, вызванной неправильным использованием линз.
Таким образом, тест на зрение является неотъемлемой частью диагностики кератопатии, позволяя врачу получить полное представление о состоянии глаз пациента и разработать соответствующий план лечения.
Лечение кератопатии
Лечение кератопатии зависит от ее причины, степени тяжести и индивидуальных особенностей пациента. Важно, чтобы терапия была назначена квалифицированным специалистом, который сможет подобрать наиболее эффективный метод в каждом конкретном случае.
Медикаментозное лечение может включать в себя применение противовоспалительных и антибактериальных препаратов. В случае инфекционной природы кератопатии назначаются антибиотики или противогрибковые средства. Также могут быть рекомендованы увлажняющие капли, которые помогут снять дискомфорт и улучшить состояние роговицы. В некоторых случаях используются кортикостероиды для уменьшения воспаления, однако их применение должно быть строго контролируемым, чтобы избежать побочных эффектов.
Коррекция носкости линз является важным аспектом лечения для тех, кто использует контактные линзы. Врач может рекомендовать временно отказаться от их ношения или перейти на более безопасные варианты, такие как одноразовые линзы или линзы с высоким уровнем кислородопроницаемости. Также важно следовать правилам гигиены при использовании контактных линз, чтобы минимизировать риск инфекций и других осложнений.
В случаях, когда консервативные методы лечения не приносят результата или заболевание находится на поздних стадиях, может потребоваться хирургическое вмешательство. Хирургия может включать в себя пересадку роговицы или другие процедуры, направленные на восстановление нормальной функции глаза. Решение о необходимости операции принимается врачом на основе тщательной диагностики и оценки состояния пациента.
Таким образом, лечение кератопатии требует комплексного подхода и индивидуального подхода к каждому пациенту. Своевременное обращение к специалисту и следование его рекомендациям помогут избежать серьезных последствий и сохранить зрение.
1. Медикаментозное лечение
Медикаментозное лечение кератопатии направлено на устранение причин заболевания и облегчение симптомов. В зависимости от специфики и тяжести состояния пациента, врач может назначить различные группы препаратов.
Одной из основных категорий медикаментов являются антибиотики, которые применяются при инфекционной кератопатии. Они помогают бороться с бактериальными инфекциями, которые могут вызывать воспаление роговицы. Важно помнить, что антибиотики должны назначаться только врачом, так как неправильное использование может привести к развитию устойчивости бактерий.
Для уменьшения воспаления и отека роговицы часто используются кортикостероиды. Эти препараты помогают снизить иммунный ответ и уменьшить симптомы, такие как покраснение и боль. Однако их применение требует осторожности, так как длительное использование может привести к осложнениям, таким как повышение внутриглазного давления или развитие катаракты.
Кроме того, могут быть назначены противовирусные препараты, если кератопатия вызвана вирусной инфекцией, например, герпесом. Эти средства помогают контролировать вирус и предотвращают его размножение, что способствует улучшению состояния роговицы.
Для облегчения дискомфорта и улучшения увлажненности глаз могут использоваться искусственные слезы и увлажняющие капли. Они помогают снять ощущение сухости и раздражения, что особенно важно для пациентов, страдающих от синдрома сухого глаза.
Важно также учитывать, что медикаментозное лечение должно быть комплексным. Врач может рекомендовать сочетание различных препаратов для достижения наилучшего результата. Регулярные осмотры и контроль состояния пациента помогут корректировать лечение и предотвращать возможные осложнения.
2. Коррекция носкости линз
Коррекция носкости линз играет важную роль в лечении кератопатии, особенно если заболевание связано с неправильным использованием контактных линз. Неправильная коррекция может усугубить состояние роговицы и привести к дальнейшим осложнениям. Важно, чтобы пациент обращался к квалифицированному специалисту для подбора подходящих линз, которые будут соответствовать индивидуальным особенностям глаза.
В процессе коррекции носкости линз врач может рекомендовать переход на более удобные и безопасные варианты, такие как линзы с высокой проницаемостью для кислорода. Эти линзы позволяют глазу дышать и уменьшают риск развития воспалительных процессов. Также может быть предложено использование линз с увлажняющими свойствами, что поможет снизить дискомфорт и предотвратить пересыхание роговицы.
Кроме того, важно соблюдать режим ношения линз. Врач может дать рекомендации по времени, в течение которого можно носить линзы, а также по необходимости их замены. Регулярные осмотры у офтальмолога помогут отслеживать состояние глаз и вносить коррективы в режим ношения линз, если это потребуется.
Если кератопатия уже развилась, врач может предложить временно отказаться от ношения контактных линз и перейти на очки. Это позволит роговице восстановиться и снизить нагрузку на глаза. В некоторых случаях может потребоваться использование специальных защитных линз, которые помогут предотвратить дальнейшие повреждения роговицы.
Важно помнить, что самостоятельная коррекция носкости линз недопустима. Все изменения должны проводиться только под контролем специалиста, чтобы избежать ухудшения состояния и сохранить здоровье глаз.
3. Хирургия
Хирургия может быть необходима в случаях, когда консервативные методы лечения не приносят желаемых результатов или когда кератопатия приводит к серьезным повреждениям роговицы. Существует несколько хирургических подходов, которые могут быть применены в зависимости от степени тяжести заболевания и его причин.
Одним из наиболее распространенных методов является кератопластика, которая представляет собой пересадку роговицы. Этот метод используется, когда роговица сильно повреждена, и требуется замена ее части или всей структуры. Пересадка может быть как частичной, так и полной, в зависимости от состояния пациента. Важно отметить, что для успешной пересадки требуется донорская роговица, что может быть ограничивающим фактором.
Другим вариантом хирургического вмешательства является лазерная коррекция зрения, которая может помочь в случаях, когда кератопатия вызвана неправильной формой роговицы. Лазерные технологии позволяют изменить кривизну роговицы, улучшая зрение и уменьшая симптомы заболевания. Этот метод также может быть использован для лечения рубцов на роговице, которые могут возникнуть в результате инфекций или травм.
В некоторых случаях может потребоваться установка специальных имплантатов, таких как роговичные кольца, которые помогают изменить форму роговицы и улучшить зрение. Эти имплантаты могут быть особенно полезны для пациентов с кератоконусом, состоянием, при котором роговица становится тонкой и конусовидной.
Хирургия, как правило, рассматривается как последний вариант, когда другие методы лечения не дали результатов. Важно, чтобы решение о проведении хирургического вмешательства принималось совместно с квалифицированным офтальмологом, который сможет оценить все риски и преимущества, а также предложить наиболее подходящий метод лечения в каждом конкретном случае.
Профилактика кератопатии
Профилактика кератопатии включает в себя несколько важных аспектов, которые помогут снизить риск развития этого заболевания и сохранить здоровье глаз.
Во-первых, соблюдение гигиенических норм при ношении контактных линз является ключевым моментом. Необходимо тщательно мыть руки перед тем, как надеть или снять линзы, а также регулярно очищать и дезинфицировать их. Следует избегать ношения линз в условиях повышенной влажности, таких как бассейны или сауны, так как это может увеличить риск инфекций.
Во-вторых, важно регулярно проходить обследования у офтальмолога, особенно если у вас есть предрасположенность к заболеваниям глаз или вы уже сталкивались с проблемами. Профилактические осмотры помогут выявить возможные изменения на ранних стадиях и принять необходимые меры.
Также стоит обратить внимание на защиту глаз от травм. Использование защитных очков при выполнении работ, связанных с риском повреждения глаз, а также при занятиях спортом поможет избежать травматических повреждений роговицы.
Кроме того, поддержание общего здоровья организма также играет важную роль в профилактике кератопатии. Системные заболевания, такие как диабет, могут негативно влиять на здоровье глаз, поэтому контроль за состоянием здоровья и соблюдение рекомендаций врача помогут снизить риск развития осложнений.
Наконец, следует избегать чрезмерного воздействия ультрафиолетового излучения на глаза. Ношение солнцезащитных очков с защитой от UVA и UVB-лучей поможет предотвратить повреждения роговицы и других структур глаза.
Соблюдение этих простых рекомендаций может значительно снизить риск развития кератопатии и других заболеваний глаз, что в свою очередь поможет сохранить зрение на долгие годы.
Заключение
Кератопатия глаза – это серьезное заболевание, требующее внимания и своевременного вмешательства. В заключение, важно подчеркнуть, что ранняя диагностика и правильное лечение могут значительно улучшить прогноз и сохранить зрение. Пациентам следует быть внимательными к своим глазам и при появлении любых подозрительных симптомов обращаться к специалистам. Профилактика, включая правильный уход за глазами и соблюдение рекомендаций по ношению контактных линз, также играет ключевую роль в предотвращении развития кератопатии. Забота о здоровье глаз – это не только необходимость, но и залог активной и полноценной жизни.
Вопрос-ответ
Как лечить кератопатию?
Методики лечения кератопатии В случае нитевидной кератопатии патологические образования удаляются под регионарной анестезией. При нейротрофической форме может назначаться местное применение препаратов с эритромицином с наложением давящей повязки на сутки.
Как лечить помутнение роговицы глаза?
Лечение помутнений роговицы Субконъюнктивальные инъекции для ускорения рассасывания помутнения. Гормональные глазные капли и мази. Физиотерапевтическое лечение (например, электрофорез с экстрактом алоэ). Хирургическое лечение (фототерапевтическая кератэктомия, послойная или сквозная кератопластики).
Что такое точечная кератопатия?
Поверхностная точечная кератопатия Тайгесона представляет собой двухстороннее поражение глаз, характеризующееся хроническим течением с этапами обострений и ремиссий. Острота зрения снижается незначительно. Особенностью афакической буллезной формы является отечность роговицы в зоне удаления хрусталика.
Что означает кератопатия?
Буквальное значение кератопатии — это заболевание роговицы . Каждая кератопатия наблюдается в связи с различными клиническими сценариями. Некоторые из них могут представлять некоторые местные причины, тогда как некоторые могут указывать на системные причины.
Советы
СОВЕТ №1
Регулярно проходите обследования у офтальмолога. Ранняя диагностика кератопатии может значительно улучшить прогноз и помочь избежать серьезных осложнений.
СОВЕТ №2
Соблюдайте гигиену глаз. Избегайте контакта с грязными руками и не трите глаза, чтобы минимизировать риск инфекции и ухудшения состояния.
СОВЕТ №3
Используйте увлажняющие капли для глаз, особенно если у вас есть симптомы сухости или дискомфорта. Это поможет снизить воспаление и улучшить общее состояние роговицы.
СОВЕТ №4
Избегайте длительного нахождения за компьютером или в условиях яркого света без защиты. Используйте солнцезащитные очки и делайте перерывы, чтобы снизить нагрузку на глаза.