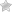Что такое кератопатия?
Кератопатия – это общее название для группы заболеваний, которые поражают роговицу глаза. Роговица – это прозрачная передняя часть глаза, которая играет ключевую роль в процессе зрения, обеспечивая преломление света и защиту внутренних структур глаза. Кератопатия может возникать по различным причинам и проявляться в различных формах, что делает ее важной темой для изучения и понимания.
Это заболевание может быть как острым, так и хроническим, и в зависимости от его характера может приводить к различным симптомам, включая ухудшение зрения, дискомфорт, покраснение и слезотечение. Важно отметить, что кератопатия может быть вызвана как внешними факторами, такими как травмы или инфекции, так и внутренними, например, метаболическими нарушениями или наследственными заболеваниями.
Кератопатия требует внимательного подхода к диагностике и лечению, так как игнорирование симптомов может привести к серьезным осложнениям, включая потерю зрения. Понимание природы этого заболевания и его воздействия на здоровье глаз является важным шагом к своевременному обращению за медицинской помощью и эффективному лечению.
Кератопатия представляет собой заболевание роговицы, которое может вызывать значительный дискомфорт и ухудшение зрения. Врачи отмечают, что это состояние может быть вызвано различными факторами, включая травмы, инфекции и длительное ношение контактных линз. Специалисты подчеркивают важность ранней диагностики и своевременного лечения, чтобы предотвратить серьезные осложнения.
Лечение кератопатии может включать использование специальных капель, которые помогают восстановить роговицу, а в некоторых случаях может потребоваться хирургическое вмешательство. Врачи рекомендуют пациентам соблюдать гигиену глаз, избегать травм и регулярно проходить обследования у офтальмолога. Профилактика и своевременное обращение к специалисту играют ключевую роль в успешном лечении этого заболевания.

Виды кератопатии
Кератопатия может проявляться в различных формах, каждая из которых имеет свои особенности и причины. Рассмотрим основные виды кератопатии, чтобы лучше понять, как они отличаются друг от друга и какие симптомы могут сопровождать каждую из них.
Эпителеальная кератопатия характеризуется повреждением эпителия роговицы, который является верхним слоем ткани. Это состояние может быть вызвано различными факторами, включая травмы, инфекции или воздействие химических веществ. Симптомы могут включать покраснение глаза, слезотечение, светобоязнь и ухудшение зрения. Важно отметить, что эпителеальная кератопатия может быть как остро протекающей, так и хронической, что требует внимательного наблюдения и лечения.
Параплегическая кератопатия возникает в результате нарушения иннервации роговицы, что может происходить при различных неврологических заболеваниях. Это состояние может привести к снижению чувствительности роговицы, что, в свою очередь, увеличивает риск травм и инфекций. Симптомы могут быть менее выраженными, чем при других формах кератопатии, однако пациент может испытывать дискомфорт и ощущение инородного тела в глазу.
Кератопатия из-за контакта развивается в результате длительного ношения контактных линз или их неправильного использования. Это состояние может проявляться в виде воспаления, отека или даже язв роговицы. Симптомы включают покраснение, зуд, жжение и ухудшение зрения. Важно следовать рекомендациям офтальмолога и соблюдать правила гигиены при использовании контактных линз, чтобы избежать этого состояния.
Дистрофическая кератопатия представляет собой наследственное заболевание, которое приводит к изменениям в структуре роговицы. Это может проявляться в виде отложений, помутнений или утолщений роговицы, что негативно сказывается на зрении. Симптомы могут варьироваться от легкого дискомфорта до значительного ухудшения зрения, что требует регулярного наблюдения и, в некоторых случаях, хирургического вмешательства.
Каждый из этих видов кератопатии требует индивидуального подхода к диагностике и лечению, поэтому важно своевременно обращаться к специалисту для получения квалифицированной помощи.
1. Эпителеальная кератопатия
Эпителеальная кератопатия – это форма заболевания, при которой происходит поражение эпителиального слоя роговицы. Этот слой является первым барьером для света, проходящего в глаз, и играет важную роль в защите глаза от внешних факторов, таких как инфекции и механические повреждения. Эпителеальная кератопатия может возникать по различным причинам, включая травмы, инфекции, а также как следствие использования контактных линз.
Симптомы эпителеальной кератопатии могут варьироваться от легкого дискомфорта до значительного ухудшения зрения. Пациенты часто жалуются на покраснение, зуд, слезотечение и ощущение инородного тела в глазу. В некоторых случаях может наблюдаться фотосенситивность, когда яркий свет вызывает дискомфорт или боль.
Диагностика эпителеальной кератопатии включает в себя тщательное обследование глазного дна и роговицы. Офтальмолог может использовать специальный микроскоп для визуализации состояния роговицы и выявления повреждений эпителия. Важно отметить, что ранняя диагностика и лечение могут предотвратить развитие более серьезных осложнений, таких как инфекционные процессы или образование рубцов на роговице.
Лечение эпителеальной кератопатии зависит от степени тяжести заболевания. В легких случаях может быть достаточно применения увлажняющих капель и противовоспалительных препаратов. В более серьезных ситуациях может потребоваться использование антибиотиков для борьбы с инфекцией или даже хирургическое вмешательство для восстановления целостности роговицы.
Важно помнить, что профилактика играет ключевую роль в предотвращении эпителеальной кератопатии. Соблюдение правил гигиены при использовании контактных линз, защита глаз от травм и регулярные осмотры у офтальмолога помогут сохранить здоровье глаз и избежать развития этого заболевания.
Кератопатия — это заболевание роговицы, которое может вызывать дискомфорт и ухудшение зрения. Многие пациенты отмечают, что симптомы включают покраснение глаз, ощущение инородного тела и повышенную чувствительность к свету. Важно понимать, что причины кератопатии могут быть различными: от травм до инфекций или даже длительного ношения контактных линз. Люди часто делятся своим опытом, подчеркивая важность своевременной диагностики и лечения. Врачи рекомендуют использовать увлажняющие капли и избегать факторов, способствующих ухудшению состояния. В некоторых случаях может потребоваться хирургическое вмешательство. Главное — не игнорировать симптомы и обращаться к специалисту для получения квалифицированной помощи.

2. Параплегическая кератопатия
Параплегическая кератопатия представляет собой специфическую форму кератопатии, которая возникает у пациентов с параличом нижних конечностей. Это состояние связано с нарушением иннервации роговицы, что может привести к различным изменениям в ее структуре и функции. Параплегия, как правило, возникает в результате травм спинного мозга или заболеваний, таких как рассеянный склероз, что ограничивает способность пациента двигаться и, следовательно, снижает возможность естественной защиты глаз.
Одной из основных причин развития параплегической кератопатии является недостаточная слезопродукция и нарушение слезоотведения. У пациентов с параличом часто наблюдается снижение чувствительности роговицы, что приводит к тому, что они не замечают, когда глаза становятся сухими или раздраженными. Это может вызвать развитие кератита, а в дальнейшем и кератопатии. Кроме того, длительное пребывание в одном положении, например, в инвалидной коляске, может способствовать возникновению механических повреждений роговицы.
Симптомы параплегической кератопатии могут включать покраснение глаз, ощущение песка в глазах, повышенную чувствительность к свету и даже ухудшение зрения. Важно отметить, что из-за снижения чувствительности роговицы пациенты могут не ощущать боли, что затрудняет своевременное выявление проблемы.
Лечение параплегической кератопатии обычно включает в себя использование искусственных слез, чтобы поддерживать необходимый уровень увлажненности роговицы. В некоторых случаях могут быть рекомендованы специальные контактные линзы, которые помогают защитить роговицу от механических повреждений и улучшают качество зрения. Важно, чтобы пациенты с параплегией регулярно проходили обследования у офтальмолога, чтобы своевременно выявлять и лечить возможные осложнения, связанные с этим состоянием.
3. Кератопатия из-за контакта
Кератопатия из-за контакта возникает в результате длительного или неправильного использования контактных линз. Это состояние может проявляться как воспаление роговицы, что приводит к ее повреждению и снижению качества зрения. Основные факторы, способствующие развитию этой формы кератопатии, включают недостаточную гигиену при обращении с линзами, ношение линз в течение длительного времени без перерыва, а также использование линз, которые не подходят по размеру или материалу.
При этом заболевании роговица может стать более уязвимой к инфекциям, что может привести к развитию кератита. Симптомы кератопатии из-за контакта могут включать покраснение глаз, ощущение инородного тела, повышенную чувствительность к свету и размытость зрения. В некоторых случаях могут наблюдаться выделения из глаз.
Для диагностики этого состояния врач может провести осмотр с помощью щелевой лампы, что позволяет оценить состояние роговицы и выявить возможные повреждения. Лечение кератопатии из-за контакта обычно включает в себя прекращение использования контактных линз, назначение противовоспалительных или антибактериальных капель, а также рекомендации по улучшению гигиенических привычек при обращении с линзами. Важно следовать указаниям врача и не игнорировать симптомы, чтобы избежать серьезных осложнений и сохранить здоровье глаз.

4. Дистрофическая кератопатия
Дистрофическая кератопатия представляет собой группу заболеваний, характеризующихся нарушением структуры и функции роговицы, что может привести к ухудшению зрения. Это состояние часто связано с наследственными факторами и может проявляться в различных формах, каждая из которых имеет свои особенности.
Одной из наиболее распространенных форм дистрофической кератопатии является кератоконус. При этом заболевании происходит истончение и выпячивание роговицы, что приводит к искажению изображения и снижению остроты зрения. Кератоконус обычно развивается в подростковом или молодом возрасте и может прогрессировать, если не предпринимать меры по его лечению.
Еще одной формой дистрофической кератопатии является дистрофия эндотелия. Это заболевание затрагивает внутренний слой роговицы, что может привести к отеку и помутнению роговицы. Симптомы могут включать размытость зрения и повышенную чувствительность к свету. Дистрофия эндотелия часто требует более серьезного подхода к лечению, включая возможность трансплантации роговицы.
Дистрофическая кератопатия может также проявляться в виде дистрофии эпителия, которая затрагивает верхний слой роговицы. Это состояние может вызывать дискомфорт, покраснение и повышенную чувствительность к свету. В некоторых случаях дистрофия эпителия может привести к образованию язв, что требует немедленного медицинского вмешательства.
Лечение дистрофической кератопатии зависит от ее типа и степени тяжести. В некоторых случаях может быть достаточно консервативной терапии, такой как использование специальных капель или контактных линз, чтобы улучшить зрение и уменьшить симптомы. В более сложных случаях может потребоваться хирургическое вмешательство, включая лазерную коррекцию или трансплантацию роговицы.
Важно отметить, что дистрофическая кератопатия требует регулярного наблюдения у офтальмолога, чтобы контролировать прогрессирование заболевания и своевременно корректировать лечение. Раннее выявление и адекватное лечение могут значительно улучшить качество жизни пациентов и сохранить зрение на долгие годы.
Причины кератопатии
Причины кератопатии могут быть разнообразными и включают как внешние факторы, так и внутренние заболевания. Одной из основных причин является травма роговицы, которая может возникнуть в результате механического повреждения, химических ожогов или воздействия ультрафиолетового излучения. Такие травмы могут нарушать целостность эпителия и вызывать воспалительные процессы.
Инфекционные заболевания также играют важную роль в развитии кератопатии. Вирусы, бактерии и грибки могут вызывать воспаление роговицы, что приводит к ее помутнению и ухудшению зрения. Например, вирус герпеса может вызывать герпетическую кератопатию, которая требует специального лечения.
Кроме того, системные заболевания, такие как диабет, могут негативно сказываться на состоянии роговицы. У пациентов с диабетом часто наблюдаются изменения в структуре и функции роговицы, что может привести к развитию кератопатии.
Неправильное использование контактных линз также может стать причиной этого заболевания. Длительное ношение линз без надлежащей гигиены может привести к кислородному голоданию роговицы и развитию инфекций.
Наконец, возрастные изменения также могут способствовать развитию кератопатии. С возрастом роговица теряет свою эластичность и способность к восстановлению, что делает ее более уязвимой к различным повреждениям и заболеваниям.
Таким образом, причины кератопатии могут быть многообразными, и важно учитывать все возможные факторы, чтобы своевременно диагностировать и лечить это состояние.
Симптомы кератопатии
Симптомы кератопатии могут варьироваться в зависимости от типа заболевания и его стадии. Однако есть несколько общих признаков, на которые стоит обратить внимание.
Одним из первых симптомов кератопатии является снижение остроты зрения. Пациенты могут замечать, что их зрение стало менее четким, и это может проявляться как вдалеке, так и вблизи. В некоторых случаях может возникнуть двоение в глазах или искажение изображений.
Другим распространенным симптомом является дискомфорт в глазах. Это может проявляться в виде жжения, зуда или ощущения инородного тела. Пациенты часто описывают свои ощущения как “песок в глазах”. Эти симптомы могут усиливаться при ярком свете или при длительном чтении.
Также стоит отметить, что кератопатия может сопровождаться покраснением глаз. Это связано с воспалительными процессами, которые происходят в роговице. Покраснение может быть как локализованным, так и распространенным, в зависимости от степени тяжести заболевания.
В некоторых случаях кератопатия может вызывать повышенную чувствительность к свету (фотофобию). Пациенты могут испытывать дискомфорт при ярком освещении или даже при обычном дневном свете, что может значительно ухудшить качество их жизни.
Наконец, в тяжелых случаях кератопатия может привести к образованию язв на роговице, что может быть крайне болезненно и требует немедленного медицинского вмешательства. Если вы заметили у себя один или несколько из вышеперечисленных симптомов, рекомендуется обратиться к офтальмологу для диагностики и получения необходимой помощи.
Диагностика кератопатии
Диагностика кератопатии включает в себя несколько методов, которые позволяют врачу оценить состояние роговицы и выявить возможные патологии. Каждый из этих методов имеет свои особенности и может быть использован в зависимости от клинической ситуации.
Первый метод диагностики — визометрия. Это простой и эффективный способ измерения остроты зрения пациента. Врач проверяет, насколько хорошо пациент видит на различных расстояниях, используя специальные таблицы. Результаты визометрии могут помочь определить, насколько сильно кератопатия влияет на зрение и какие меры необходимо предпринять.
Следующий метод — офтальмоскопия. Этот процесс позволяет врачу осмотреть внутреннюю структуру глаза, включая роговицу, с помощью специального инструмента — офтальмоскопа. Офтальмоскопия помогает выявить изменения в роговице, такие как отеки, помутнения или другие аномалии, которые могут указывать на наличие кератопатии.
Топография роговицы — это еще один важный диагностический метод. Он позволяет создать трехмерную карту поверхности роговицы, что помогает врачу оценить ее форму и кривизну. Этот метод особенно полезен для выявления дистрофий и других нарушений, которые могут быть связаны с кератопатией. Топография роговицы также может быть использована для планирования хирургических вмешательств.
Ультразвуковая биомикроскопия — это более сложный метод, который позволяет получить детализированные изображения слоев роговицы с помощью ультразвуковых волн. Этот метод помогает выявить изменения на микроскопическом уровне, что может быть критически важным для диагностики различных форм кератопатии. Ультразвуковая биомикроскопия позволяет врачу получить информацию о толщине роговицы и состоянии ее клеток, что может оказать значительное влияние на выбор метода лечения.
Таким образом, диагностика кератопатии включает в себя комплексный подход, который сочетает в себе различные методы исследования. Это позволяет врачу получить полное представление о состоянии роговицы и разработать оптимальный план лечения для каждого пациента.
1. Визометрия
Визометрия — это метод, который используется для оценки остроты зрения пациента. Этот тест позволяет определить, насколько хорошо человек видит на различных расстояниях. В процессе визометрии пациенту предлагают прочитать буквы или символы, размещенные на специальной таблице, находящейся на определенном расстоянии. В зависимости от того, сколько символов пациент может распознать, врач может сделать вывод о состоянии его зрения.
Существует несколько типов визометрии, включая дальнозоркость и близорукость. Важно отметить, что результаты визометрии могут варьироваться в зависимости от условий тестирования, таких как освещение и уровень усталости пациента. Поэтому для получения наиболее точных результатов рекомендуется проводить тест в спокойной обстановке и в хорошо освещенном помещении.
Кроме того, визометрия может быть дополнена другими методами диагностики, чтобы получить более полное представление о состоянии глаз. Например, результаты визометрии могут помочь врачу определить, требуется ли пациенту коррекция зрения с помощью очков или контактных линз. Этот тест является важным шагом в диагностике кератопатии, так как он может выявить нарушения, связанные с роговицей, которые могут влиять на остроту зрения.
2. Офтальмоскопия
Офтальмоскопия — это важный диагностический метод, который позволяет врачу получить детальное изображение внутренних структур глаза, включая роговицу, хрусталик и сетчатку. Этот метод используется для выявления различных заболеваний глаз, в том числе кератопатии.
Во время офтальмоскопии врач использует специальный инструмент — офтальмоскоп, который освещает глаз и увеличивает изображение, позволяя детально рассмотреть его анатомию. Процедура может проводиться с использованием различных типов офтальмоскопов: прямых и непрямых. Прямой офтальмоскоп позволяет врачу увидеть только передние отделы глаза, тогда как непрямой офтальмоскоп дает возможность оценить состояние заднего отдела, включая сетчатку и зрительный нерв.
Перед проведением офтальмоскопии пациенту может быть предложено закапать специальные капли для расширения зрачков. Это облегчает доступ к внутренним структурам глаза и улучшает видимость. Процедура обычно безболезненная и занимает всего несколько минут.
Во время осмотра врач обращает внимание на состояние роговицы, ищет признаки воспаления, отека или других изменений, которые могут указывать на наличие кератопатии. Также оценивается прозрачность роговицы и наличие возможных повреждений, которые могут влиять на зрение.
Результаты офтальмоскопии помогают врачу установить диагноз и определить дальнейшую тактику лечения. Этот метод является неотъемлемой частью комплексной диагностики кератопатии и других заболеваний глаз, что позволяет своевременно выявлять проблемы и предотвращать их прогрессирование.
3. Топография роговицы
Топография роговицы – это метод исследования, который позволяет получить детальную карту поверхности роговицы глаза. Этот метод используется для оценки ее формы и кривизны, что играет важную роль в диагностике различных заболеваний, включая кератопатию.
Процедура топографии роговицы обычно проводится с помощью специального устройства, называемого топографом. Он проецирует на роговицу серию кольцевых или точечных изображений, которые затем анализируются с помощью компьютерной программы. Результатом является карта, на которой отображаются изменения в кривизне роговицы, что позволяет врачу увидеть, есть ли аномалии, такие как выпуклости или впадины, которые могут указывать на наличие кератопатии.
Топография роговицы особенно полезна при диагностике дистрофических форм кератопатии, когда изменения в роговице могут быть минимальными, но все же влиять на зрение. Этот метод также помогает в планировании хирургических вмешательств, таких как лазерная коррекция зрения, поскольку дает возможность точно оценить состояние роговицы и выбрать наиболее подходящую тактику лечения.
Важно отметить, что топография роговицы является неинвазивной процедурой, что делает ее безопасной для пациентов. Она не требует специальной подготовки и может быть выполнена в амбулаторных условиях. Результаты исследования могут быть получены в течение короткого времени, что позволяет врачу быстро принять решение о дальнейших действиях.
Таким образом, топография роговицы является важным инструментом в диагностике кератопатии, позволяющим выявить изменения в роговице и оценить их влияние на зрение.
4. Ультразвуковая биомикроскопия
Ультразвуковая биомикроскопия – это современный и высокоэффективный метод диагностики, который позволяет получить детализированные изображения структур глаза, включая роговицу. Этот метод основан на использовании ультразвуковых волн, которые проникают в ткани глаза и отражаются от них, создавая четкое изображение.
Процедура ультразвуковой биомикроскопии обычно безболезненна и не требует специальной подготовки. Пациенту может быть предложено принять удобное положение, а затем на глаз будет установлен специальный датчик. Ультразвуковые волны, излучаемые датчиком, проходят через роговицу и другие структуры глаза, а затем возвращаются обратно, позволяя врачу увидеть их состояние в реальном времени.
Этот метод особенно полезен для оценки толщины роговицы, выявления различных аномалий, таких как отек, дистрофия или другие изменения, которые могут быть связаны с кератопатией. Ультразвуковая биомикроскопия также помогает в мониторинге динамики заболевания, что позволяет врачу корректировать лечение в зависимости от состояния пациента.
Одним из главных преимуществ ультразвуковой биомикроскопии является ее высокая точность и возможность получения изображений, которые невозможно получить другими методами. Благодаря этому, врач может более точно диагностировать кератопатию и разработать индивидуальный план лечения, что значительно повышает шансы на успешное восстановление зрения и улучшение качества жизни пациента.
Лечение кератопатии
Лечение кератопатии зависит от ее типа, степени тяжести и индивидуальных особенностей пациента. В большинстве случаев терапия направлена на устранение симптомов, восстановление нормального состояния роговицы и предотвращение дальнейшего ухудшения зрения.
Консервативная терапия включает в себя использование различных медикаментов, таких как противовоспалительные и антимикробные препараты. Также могут быть назначены увлажняющие капли для глаз, которые помогают уменьшить дискомфорт и предотвратить сухость роговицы. В некоторых случаях применяются кортикостероиды для снижения воспаления. Важно, чтобы лечение проводилось под контролем врача, так как неправильное использование препаратов может привести к ухудшению состояния.
Если консервативные методы не приносят желаемого результата, может потребоваться хирургическое вмешательство. В зависимости от состояния роговицы и степени повреждения, хирург может рекомендовать такие процедуры, как кератопластика (пересадка роговицы) или другие виды хирургии, направленные на восстановление нормальной анатомии глаза.
Терапия контактными линзами также может быть эффективной для пациентов с кератопатией. Специальные мягкие или жесткие линзы могут помочь защитить роговицу и улучшить зрение, а также снизить дискомфорт. Важно, чтобы выбор линз и их использование осуществлялись под наблюдением офтальмолога, чтобы избежать дополнительных осложнений.
Лазерная коррекция зрения может быть рекомендована в случаях, когда кератопатия приводит к значительным нарушениям зрения. Лазерные процедуры помогают восстановить нормальную форму роговицы и улучшить зрение. Однако перед проведением лазерной коррекции необходимо тщательно оценить состояние роговицы и исключить наличие противопоказаний.
Таким образом, лечение кератопатии требует индивидуального подхода и может включать различные методы, от консервативной терапии до хирургического вмешательства. Важно своевременно обращаться к специалисту для получения квалифицированной помощи и предотвращения возможных осложнений.
1. Консервативная терапия
Консервативная терапия кератопатии включает в себя различные методы, направленные на улучшение состояния роговицы и восстановление нормального зрения без хирургического вмешательства. Основной целью консервативного лечения является устранение симптомов, таких как боль, дискомфорт и снижение остроты зрения, а также предотвращение дальнейшего прогрессирования заболевания.
Одним из основных методов консервативной терапии является использование увлажняющих капель для глаз. Эти препараты помогают восстановить слезную пленку, уменьшая сухость и раздражение роговицы. Важно выбирать капли, которые подходят для конкретного типа кератопатии, так как некоторые из них могут содержать дополнительные компоненты, способствующие заживлению.
Кроме того, в зависимости от типа кератопатии, могут быть назначены противовоспалительные препараты. Они помогают снизить воспаление и отек роговицы, что в свою очередь способствует улучшению зрения. В некоторых случаях могут быть рекомендованы антибиотики, если существует риск бактериальной инфекции, особенно при повреждении роговицы.
Физиотерапевтические процедуры также могут быть частью консервативной терапии. Например, использование ультразвука или лазерной терапии может помочь в восстановлении тканей роговицы и улучшении ее функциональности. Эти методы способствуют стимуляции кровообращения и ускорению процессов заживления.
Важно отметить, что при кератопатии, вызванной ношением контактных линз, рекомендуется временно прекратить их использование. Это позволит роговице восстановиться и избежать дальнейших повреждений. Врач может также предложить альтернативные варианты коррекции зрения, такие как очки, до полного восстановления состояния глаз.
Консервативная терапия требует регулярного контроля со стороны врача-офтальмолога, который будет следить за динамикой заболевания и при необходимости корректировать лечение. Своевременное обращение за медицинской помощью и соблюдение рекомендаций специалиста помогут предотвратить осложнения и сохранить здоровье глаз.
2. Хирургическое вмешательство
Хирургическое вмешательство может быть необходимым в случаях, когда консервативная терапия не приносит ожидаемых результатов или когда кератопатия вызывает серьезные осложнения, угрожающие зрению. Существует несколько методов хирургического лечения, которые могут быть применены в зависимости от типа и степени тяжести заболевания.
Одним из наиболее распространенных методов является кератопластика, или пересадка роговицы. Этот процесс включает замену поврежденной роговицы донорским материалом. Кератопластика может быть как полная, так и частичная, в зависимости от того, насколько глубоко поражена роговица. После операции пациенты часто отмечают значительное улучшение зрения, однако восстановление может занять время, и требуется регулярное наблюдение у врача.
Другим вариантом хирургического вмешательства является установка специальных имплантатов, которые помогают улучшить форму роговицы и, соответственно, качество зрения. Эти имплантаты могут быть временными или постоянными, в зависимости от состояния пациента и рекомендаций врача.
В некоторых случаях может быть рекомендовано лазерное вмешательство, которое позволяет корректировать форму роговицы и устранять аномалии, вызванные кератопатией. Лазерные технологии, такие как LASIK или PRK, могут помочь восстановить зрение, однако они не всегда подходят для всех пациентов, особенно если имеются другие сопутствующие заболевания глаз.
Важно отметить, что хирургическое вмешательство требует тщательной подготовки и последующего наблюдения. Пациенты должны быть осведомлены о возможных рисках и осложнениях, связанных с операцией, а также о необходимости соблюдения всех рекомендаций врача в послеоперационный период для достижения наилучших результатов.
3. Терапия контактными линзами
Терапия контактными линзами может быть эффективным методом лечения кератопатии, особенно в случаях, когда заболевание связано с повреждением роговицы или нарушением ее целостности. Контактные линзы могут помочь создать защитный слой над роговицей, способствуя заживлению и снижению дискомфорта.
Одним из основных преимуществ использования контактных линз при кератопатии является их способность удерживать влагу, что особенно важно для пациентов с сухостью глаз или нарушениями слезообразования. Специальные гидрогелевые или силикон-гидрогелевые линзы могут обеспечить дополнительную увлажненность и комфорт, что способствует улучшению общего состояния роговицы.
В зависимости от типа и степени кератопатии, врач может рекомендовать различные виды контактных линз. Например, в случаях дистрофической кератопатии могут быть назначены жесткие газопроницаемые линзы, которые обеспечивают более высокую степень защиты и стабильности. Эти линзы помогают поддерживать правильную форму роговицы и уменьшают риск дальнейшего повреждения.
Важно отметить, что перед началом терапии контактными линзами необходимо провести тщательное обследование глаз и получить рекомендации от офтальмолога. Специалист поможет подобрать наиболее подходящие линзы, учитывая индивидуальные особенности пациента и характер заболевания. Также следует соблюдать правила гигиены и ухода за линзами, чтобы избежать возможных осложнений, таких как инфекции или аллергические реакции.
В некоторых случаях, особенно если кератопатия вызвана механическими повреждениями или травмами, использование контактных линз может быть временной мерой, пока роговица полностью не восстановится. Важно регулярно посещать врача для контроля состояния глаз и корректировки лечения при необходимости.
4. Лазерная коррекция
Лазерная коррекция является одним из современных и эффективных методов лечения кератопатии. Этот подход позволяет не только улучшить зрение, но и восстановить нормальную структуру роговицы. Процедура основана на использовании лазерной технологии, которая позволяет точно и безопасно изменять форму роговицы, что способствует улучшению оптических свойств глаза.
Существует несколько типов лазерной коррекции, наиболее распространенными из которых являются LASIK и PRK. В случае LASIK создается тонкий лоскут роговицы, который затем отводится в сторону, и лазер воздействует на подлежащие слои роговицы. После этого лоскут возвращается на место, что способствует быстрому восстановлению. PRK, в свою очередь, предполагает удаление верхнего слоя роговицы, после чего лазер воздействует на более глубокие слои. Этот метод может быть предпочтительным для пациентов с тонкой роговицей или другими анатомическими особенностями.
Перед проведением лазерной коррекции необходимо пройти полное обследование, включая оценку состояния роговицы, измерение толщины и кривизны, а также проверку общего состояния глаз. Важно, чтобы пациент не имел противопоказаний, таких как активные воспалительные процессы, тяжелые заболевания глаз или системные патологии.
После процедуры пациенты обычно отмечают значительное улучшение зрения уже на следующий день. Однако для полного восстановления может потребоваться несколько дней или недель. Важно следовать рекомендациям врача, чтобы избежать осложнений и обеспечить оптимальные условия для заживления.
Лазерная коррекция не является универсальным решением для всех видов кератопатии, и ее целесообразность должна оцениваться индивидуально. Тем не менее, для многих пациентов этот метод может стать надежным способом восстановления зрения и улучшения качества жизни.
Профилактика кератопатии
Профилактика кератопатии включает в себя ряд мер, направленных на сохранение здоровья роговицы и предотвращение развития заболевания. Важно осознавать, что многие факторы, способствующие возникновению кератопатии, могут быть контролируемыми.
Во-первых, регулярные осмотры у офтальмолога являются ключевым элементом профилактики. Специалист сможет выявить ранние признаки заболеваний глаз и предложить соответствующее лечение. Особенно это важно для людей с предрасположенностью к глазным заболеваниям или тем, кто носит контактные линзы.
Во-вторых, соблюдение правил гигиены при использовании контактных линз поможет избежать инфекций и повреждений роговицы. Необходимо тщательно мыть руки перед тем, как надевать или снимать линзы, а также следовать рекомендациям по уходу за ними. Использование качественных растворов для дезинфекции и хранения линз также играет важную роль.
В-третьих, защита глаз от ультрафиолетового излучения и механических повреждений поможет снизить риск развития кератопатии. Ношение солнцезащитных очков с высоким уровнем защиты от UV-лучей, а также использование защитных очков при работе с химическими веществами или в условиях повышенной опасности, может значительно снизить вероятность повреждения роговицы.
Кроме того, важно следить за общим состоянием здоровья, так как некоторые системные заболевания, такие как диабет, могут негативно сказываться на состоянии глаз. Поддержание нормального уровня сахара в крови, правильное питание и регулярные физические нагрузки способствуют улучшению общего состояния организма и, соответственно, здоровья глаз.
Наконец, стоит избегать чрезмерной нагрузки на глаза, особенно при длительной работе за компьютером или чтении. Регулярные перерывы, упражнения для глаз и правильное освещение рабочего места помогут снизить напряжение и предотвратить развитие различных заболеваний, включая кератопатию.
Соблюдение этих простых рекомендаций поможет вам сохранить здоровье глаз и избежать кератопатии, обеспечивая тем самым высокое качество зрения на протяжении многих лет.
Заключение
Кератопатия – это серьезное заболевание, которое требует внимания и понимания. Важно помнить, что ранняя диагностика и правильное лечение могут значительно улучшить прогноз и качество жизни пациента. Если вы заметили какие-либо симптомы, такие как ухудшение зрения, дискомфорт или покраснение глаз, не откладывайте визит к офтальмологу.
Профилактика играет ключевую роль в предотвращении развития кератопатии. Соблюдение правил гигиены, использование защитных очков при работе с химическими веществами или в условиях повышенной пыли, а также регулярные осмотры у специалиста могут помочь сохранить здоровье ваших глаз.
В заключение, кератопатия – это заболевание, которое можно контролировать и лечить, если вовремя обратиться за медицинской помощью. Заботьтесь о своих глазах, следите за их состоянием и не пренебрегайте профилактическими мерами. Помните, что здоровье глаз – это залог качественной жизни и хорошего зрения.
Вопрос-ответ
Как лечить кератопатию?
Диагностируют кератопатию в кабинете офтальмолога с помощью различных аппаратных методов. В лечении применяются лекарственные препараты, ускоряющие заживление роговицы. Могут использоваться специальные контактные линзы, облегчающие регенерацию тканей. На поздних стадиях проводится хирургическое лечение.
Что такое точечная кератопатия?
Поверхностная точечная кератопатия Тайгесона представляет собой двухстороннее поражение глаз, характеризующееся хроническим течением с этапами обострений и ремиссий. Острота зрения снижается незначительно. Особенностью афакической буллезной формы является отечность роговицы в зоне удаления хрусталика.
Кератит и кератопатия — это одно и то же?
Нейротрофический кератит (или кератопатия) (НК) — дегенеративное заболевание роговицы, характеризующееся снижением или отсутствием чувствительности роговицы . При НК нарушается иннервация роговицы тройничным нервом.
Какова дифференциальная диагностика лентовидной кератопатии?
Условия, которые следует учитывать при дифференциальной диагностике полосчатой кератопатии, включают следующее: Подагра Интерстициальный кератит Первичная и вторичная известковая дегенерация роговицы
Советы
СОВЕТ №1
Регулярно посещайте офтальмолога для проверки состояния глаз. Раннее выявление кератопатии может значительно улучшить прогноз и помочь в выборе эффективного лечения.
СОВЕТ №2
Используйте увлажняющие капли для глаз, особенно если вы проводите много времени за компьютером или в помещениях с кондиционерами. Это поможет снизить симптомы сухости и дискомфорта.
СОВЕТ №3
Следите за своим образом жизни: правильно питайтесь, избегайте курения и чрезмерного употребления алкоголя. Здоровый образ жизни способствует улучшению общего состояния организма, включая здоровье глаз.
СОВЕТ №4
Изучите методы защиты глаз от ультрафиолетового излучения, такие как ношение солнцезащитных очков. Это поможет предотвратить дальнейшие повреждения роговицы и улучшить общее состояние глаз.