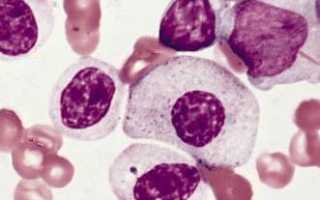
Что такое миелодиспластический синдром?
Миелодиспластический синдром (МДС) — это не единичное заболевание, а целая группа расстройств, которые возникают в результате аномалий в процессе кроветворения. Эти расстройства приводят к тому, что костный мозг не может производить достаточное количество здоровых клеток крови, что, в свою очередь, вызывает различные клинические проявления. МДС может проявляться как у взрослых, так и у детей, однако чаще всего он диагностируется у пожилых людей.
Существует несколько подтипов миелодиспластического синдрома, которые классифицируются в зависимости от особенностей клеток крови и их функциональности. Эти подтипы могут варьироваться от легких форм, которые могут не требовать немедленного лечения, до более тяжелых, которые могут прогрессировать в острый миелоидный лейкоз — серьезное и потенциально угрожающее жизни заболевание.
Основной механизм развития миелодиспластического синдрома связан с генетическими изменениями в клетках костного мозга. Эти изменения могут быть вызваны различными факторами, включая воздействие химических веществ, радиацию, вирусные инфекции и наследственные предрасположенности. Важно отметить, что в большинстве случаев причина возникновения МДС остается неизвестной.
Миелодиспластический синдром может проявляться различными симптомами, которые часто развиваются постепенно и могут быть неочевидными на ранних стадиях заболевания. Поэтому важно обращать внимание на любые изменения в состоянии здоровья и не игнорировать их. Ранняя диагностика и лечение могут значительно улучшить прогноз и качество жизни пациентов с этим синдромом.
Миелодиспластический синдром (МДС) представляет собой группу заболеваний, характеризующихся нарушением кроветворения в костном мозге. Врачи отмечают, что основными симптомами МДС являются анемия, частые инфекции и повышенная склонность к кровотечениям. Эти проявления возникают из-за недостатка здоровых клеток крови, что приводит к снижению их функциональности.
Специалисты подчеркивают важность ранней диагностики, так как МДС может прогрессировать в острый миелоидный лейкоз. Для распознавания синдрома необходимо провести анализы крови и костного мозга. Врачи рекомендуют обращать внимание на любые изменения в самочувствии, особенно если они сопровождаются усталостью, слабостью или частыми заболеваниями. Ранняя консультация с гематологом может существенно повысить шансы на успешное лечение и улучшение качества жизни пациента.

Причины возникновения миелодиспластического синдрома
Миелодиспластический синдром может возникать по различным причинам, и понимание этих факторов имеет важное значение для диагностики и лечения заболевания. Основные причины возникновения МДС можно разделить на несколько категорий.
Во-первых, миелодиспластический синдром может развиваться как результат воздействия внешних факторов. К ним относятся химические вещества, такие как бензол и некоторые пестициды, которые могут негативно влиять на клетки костного мозга. Также радиационное облучение, особенно в высоких дозах, может привести к повреждению стволовых клеток, что в свою очередь вызывает нарушения в кроветворении.
Во-вторых, миелодиспластический синдром может быть связан с предшествующими заболеваниями или состояниями. Например, пациенты, которые перенесли химиотерапию или радиотерапию для лечения других видов рака, могут иметь повышенный риск развития МДС. Это связано с тем, что эти методы лечения могут повреждать нормальные клетки костного мозга.
Кроме того, существуют генетические факторы, которые могут предрасполагать к развитию миелодиспластического синдрома. Некоторые наследственные синдромы, такие как синдром Дауна или синдром Костмана, могут увеличивать риск возникновения данного заболевания. Также в некоторых случаях наблюдаются мутации в генах, отвечающих за регуляцию клеточного деления и дифференцировки, что может привести к нарушению нормального кроветворения.
Наконец, возраст является важным фактором риска. Миелодиспластический синдром чаще встречается у пожилых людей, что может быть связано с накоплением повреждений в клетках и снижением способности организма к восстановлению.
Таким образом, миелодиспластический синдром является многофакторным заболеванием, и его возникновение может быть связано как с внешними воздействиями, так и с внутренними предрасположенностями. Понимание этих причин может помочь в ранней диагностике и выборе оптимального лечения для пациентов.
Симптомы миелодиспластического синдрома
Симптомы миелодиспластического синдрома могут варьироваться в зависимости от степени тяжести заболевания и конкретных форм, но среди наиболее распространенных проявлений выделяются следующие:
Анемия — это одно из первых и наиболее частых проявлений миелодиспластического синдрома. Она возникает из-за недостаточного количества эритроцитов, что приводит к снижению уровня гемоглобина в крови. Пациенты могут испытывать общую слабость, усталость, головокружение и одышку, особенно при физических нагрузках. Цвет кожи может стать бледным, а в некоторых случаях наблюдается даже желтушность.
Кровоточивость и синяки — еще один важный симптом, связанный с нарушением образования тромбоцитов. У пациентов могут возникать частые носовые кровотечения, кровоточивость десен, а также появление синяков на коже даже при незначительных травмах. Эти проявления свидетельствуют о том, что организм не может эффективно остановить кровотечение из-за недостатка тромбоцитов.
Инфекции — пациенты с миелодиспластическим синдромом подвержены повышенному риску инфекционных заболеваний. Это связано с недостаточным количеством лейкоцитов, которые отвечают за защиту организма от инфекций. Симптомы могут включать частые простуды, грипп и другие инфекционные заболевания, которые могут протекать более тяжело и длительно, чем у здоровых людей. Важно отметить, что даже незначительные инфекции могут требовать более серьезного медицинского вмешательства у таких пациентов.
Эти симптомы могут проявляться по отдельности или в сочетании, и их наличие должно насторожить как самих пациентов, так и их близких. При возникновении указанных признаков рекомендуется незамедлительно обратиться к врачу для проведения диагностики и получения необходимой помощи.
Миелодиспластический синдром (МДС) — это группа заболеваний, характеризующихся нарушением кроветворения в костном мозге. Люди, столкнувшиеся с этой проблемой, часто описывают свои ощущения как постоянную усталость, слабость и частые инфекции. Основные симптомы включают анемию, тромбоцитопению и нейтропению, что делает пациентов более уязвимыми к различным заболеваниям. Многие отмечают, что распознать МДС бывает сложно, так как его проявления могут напоминать другие состояния. Важно обратить внимание на изменения в самочувствии и обратиться к врачу при наличии подозрений. Специалисты подчеркивают, что ранняя диагностика и лечение могут значительно улучшить качество жизни пациентов.

1. Анемия
Анемия является одним из наиболее распространенных симптомов миелодиспластического синдрома. Это состояние характеризуется снижением уровня гемоглобина в крови, что приводит к недостаточному насыщению тканей кислородом. В результате пациенты могут испытывать постоянную усталость, слабость, одышку и головокружение.
Причины анемии при миелодиспластическом синдроме связаны с нарушением нормального кроветворения в костном мозге. В условиях этого заболевания происходит неэффективное образование эритроцитов, которые отвечают за транспортировку кислорода. Костный мозг не может производить достаточное количество здоровых клеток крови, что приводит к их дефициту в организме.
Симптомы анемии могут варьироваться от легких до тяжелых. У некоторых пациентов могут наблюдаться легкие проявления, такие как бледность кожи и усталость, в то время как другие могут испытывать более серьезные симптомы, включая учащенное сердцебиение и затрудненное дыхание даже при минимальной физической активности.
Важно отметить, что анемия может также усугубляться другими факторами, такими как наличие сопутствующих заболеваний или недостаток необходимых витаминов и минералов, таких как витамин B12 и фолиевая кислота. Поэтому при выявлении анемии у пациента с подозрением на миелодиспластический синдром необходимо провести комплексное обследование для определения причин и назначения соответствующего лечения.
Ранняя диагностика и адекватное лечение анемии могут значительно улучшить качество жизни пациентов и снизить риск развития более серьезных осложнений.
2. Кровоточивость и синяки
Кровоточивость и синяки являются одними из наиболее заметных симптомов миелодиспластического синдрома. Это происходит из-за недостатка тромбоцитов, которые отвечают за свертываемость крови. При низком уровне тромбоцитов, даже незначительные травмы могут привести к длительным и обильным кровотечениям. Пациенты могут замечать, что у них появляются синяки на теле без видимой причины, а также могут возникать кровотечения из носа или десен.
Синяки могут проявляться в виде небольших пятен, которые со временем увеличиваются и становятся более выраженными. У некоторых людей может наблюдаться даже появление петехий — маленьких красных или пурпурных точек на коже, которые возникают из-за разрывов мелких кровеносных сосудов. Эти проявления могут быть особенно тревожными, так как они могут указывать на серьезные проблемы с кроветворением.
Важно отметить, что кровоточивость и синяки могут быть связаны не только с миелодиспластическим синдромом, но и с другими заболеваниями или состояниями, такими как тромбоцитопения, гемофилия или даже некоторые инфекционные болезни. Поэтому, если вы заметили у себя подобные симптомы, крайне важно обратиться к врачу для проведения диагностики и определения причины этих проявлений. Ранняя диагностика и лечение могут значительно улучшить состояние пациента и предотвратить серьезные осложнения.

3. Инфекции
Инфекции являются одним из наиболее серьезных осложнений миелодиспластического синдрома. Поскольку данное заболевание приводит к нарушению кроветворения, в частности к снижению уровня лейкоцитов, организм становится менее защищенным от инфекционных агентов. Лейкоциты, или белые кровяные клетки, играют ключевую роль в иммунной системе, и их недостаток может привести к тому, что даже обычные инфекции могут протекать более тяжело и длительно.
Пациенты с миелодиспластическим синдромом могут испытывать частые и повторяющиеся инфекции, которые могут проявляться в различных формах. Это могут быть респираторные инфекции, инфекции мочевыводящих путей, а также кожные инфекции. Симптомы инфекций могут варьироваться от легкого недомогания и повышения температуры до более серьезных состояний, требующих немедленного медицинского вмешательства.
Важно отметить, что пациенты с миелодиспластическим синдромом могут не всегда проявлять типичные признаки инфекции, такие как высокая температура. Это связано с тем, что у них может быть нарушена способность организма реагировать на инфекцию из-за общего ослабления иммунной системы. Поэтому даже незначительные изменения в самочувствии, такие как усталость, слабость или легкое недомогание, должны насторожить как пациента, так и его близких.
Для снижения риска инфекций пациентам с миелодиспластическим синдромом рекомендуется соблюдать строгие меры предосторожности, такие как регулярное мытье рук, избегание контактов с больными людьми и использование масок в общественных местах. Также важно своевременно проходить вакцинацию, чтобы защитить себя от наиболее распространенных инфекционных заболеваний.
При появлении признаков инфекции необходимо немедленно обратиться к врачу, который может назначить соответствующее лечение, включая антибиотики или противовирусные препараты, в зависимости от типа инфекции и состояния пациента. Ранняя диагностика и лечение инфекций могут существенно улучшить прогноз и качество жизни пациентов с миелодиспластическим синдромом.
Диагностика миелодиспластического синдрома
Диагностика миелодиспластического синдрома включает в себя несколько ключевых этапов, направленных на подтверждение наличия заболевания и определение его типа. Этот процесс требует комплексного подхода и может включать как лабораторные исследования, так и инструментальные методы.
Анализ крови является первым шагом в диагностике МДС. Врач назначает общий анализ крови, который позволяет выявить аномалии в количестве и качестве клеток крови. При миелодиспластическом синдроме часто наблюдается снижение уровня эритроцитов, что приводит к анемии, а также уменьшение количества тромбоцитов и лейкоцитов. Эти изменения могут указывать на нарушение кроветворения и служат основанием для дальнейшего исследования.
Пункция костного мозга — это более специфический метод диагностики, который позволяет получить образец костного мозга для микроскопического исследования. Этот процесс включает введение иглы в бедренную кость или другую подходящую область, чтобы извлечь небольшое количество костного мозга. Полученный материал анализируется на наличие аномальных клеток, которые могут свидетельствовать о миелодиспластическом синдроме. В ходе исследования также оценивается морфология клеток, их количество и соотношение различных типов клеток, что помогает врачам определить степень тяжести заболевания.
Генетические исследования играют важную роль в диагностике миелодиспластического синдрома. Они позволяют выявить хромосомные аномалии, которые часто сопутствуют этому заболеванию. Например, такие изменения, как делеций или транслокации хромосом, могут указывать на наличие миелодиспластического синдрома и помочь в выборе наиболее подходящего метода лечения. Генетические тесты также могут дать информацию о прогнозе заболевания, что является важным аспектом в управлении состоянием пациента.
Таким образом, диагностика миелодиспластического синдрома требует комплексного подхода, включающего анализ крови, пункцию костного мозга и генетические исследования. Эти методы помогают врачам точно определить наличие заболевания, его тип и степень тяжести, что является основой для выбора оптимального лечения и улучшения качества жизни пациентов.
1. Анализ крови
Анализ крови является одним из первых и наиболее важных этапов диагностики миелодиспластического синдрома. Этот тест позволяет врачам оценить общее состояние крови пациента и выявить возможные отклонения от нормы. В рамках анализа крови обычно проводятся следующие исследования:
-
Общий анализ крови. Он включает в себя определение уровня гемоглобина, количества эритроцитов, лейкоцитов и тромбоцитов. При миелодиспластическом синдроме часто наблюдается анемия, что проявляется снижением уровня гемоглобина и количества эритроцитов. Также может быть отмечено изменение в соотношении различных типов лейкоцитов и снижение количества тромбоцитов, что указывает на проблемы с кроветворением.
-
Исследование на наличие аномальных клеток. В процессе анализа крови можно обнаружить аномальные формы клеток, такие как дисэритроциты или аномальные гранулоциты, которые могут свидетельствовать о нарушениях в костном мозге. Эти изменения могут быть характерны для миелодиспластического синдрома и требуют дальнейшего изучения.
-
Биохимический анализ крови. Он помогает оценить функцию печени и почек, а также уровень электролитов и других важных веществ в организме. Изменения в этих показателях могут указывать на осложнения, связанные с миелодиспластическим синдромом, и помогают врачам в выборе наиболее подходящей стратегии лечения.
Таким образом, анализ крови является ключевым инструментом в диагностике миелодиспластического синдрома. Он не только позволяет выявить наличие заболевания, но и помогает определить его тяжесть и возможные осложнения, что в свою очередь влияет на выбор дальнейших диагностических и лечебных мероприятий.
2. Пункция костного мозга
Пункция костного мозга — это важный диагностический метод, который позволяет получить образцы костного мозга для дальнейшего исследования. Процедура обычно выполняется под местной анестезией и заключается в введении специальной иглы в область таза или грудины, где находится красный костный мозг. Это позволяет врачу извлечь небольшое количество костного мозга для анализа.
Полученные образцы исследуются на наличие аномальных клеток, что может помочь в установлении диагноза миелодиспластического синдрома. В ходе анализа специалисты обращают внимание на морфологические изменения клеток, их количество и соотношение различных типов клеток. Это позволяет выявить нарушения в кроветворении, которые характерны для МДС.
Кроме того, пункция костного мозга может быть использована для проведения цитогенетических исследований, которые помогают определить наличие хромосомных аномалий. Эти аномалии могут быть важными маркерами, указывающими на тип миелодиспластического синдрома и прогноз заболевания. Таким образом, пункция костного мозга является ключевым этапом в диагностике и позволяет врачам разработать наиболее эффективный план лечения для пациента.
3. Генетические исследования
Генетические исследования играют ключевую роль в диагностике миелодиспластического синдрома, поскольку они помогают выявить специфические мутации и хромосомные аномалии, которые могут быть связаны с этим заболеванием. В отличие от стандартных анализов крови и пункции костного мозга, генетические тесты позволяют получить более глубокое понимание молекулярных механизмов, лежащих в основе нарушения кроветворения.
Среди наиболее распространенных генетических изменений, связанных с миелодиспластическим синдромом, можно выделить аномалии хромосом, такие как делетации (удаления) или транслокации (перемещения) генетического материала. Например, изменения в хромосомах 5, 7 и 8 часто встречаются у пациентов с МДС. Эти аномалии могут указывать на более агрессивные формы заболевания и влиять на выбор стратегии лечения.
Генетические исследования могут проводиться различными методами, включая флуоресцентную гибридизацию in situ (FISH), полимеразную цепную реакцию (ПЦР) и секвенирование. Эти методы позволяют не только подтвердить наличие специфических мутаций, но и оценить их влияние на прогноз заболевания. Например, наличие определенных генетических маркеров может свидетельствовать о более высоком риске трансформации миелодиспластического синдрома в острый миелоидный лейкоз, что требует более агрессивного подхода к лечению.
Важно отметить, что результаты генетических исследований должны интерпретироваться в контексте клинической картины и других диагностических данных. Это позволяет врачам более точно оценить состояние пациента и разработать индивидуализированный план лечения, который учитывает как генетические, так и клинические аспекты заболевания. Таким образом, генетические исследования становятся важным инструментом в борьбе с миелодиспластическим синдромом, способствуя более ранней диагностике и более эффективному лечению.
Методы лечения миелодиспластического синдрома
Методы лечения миелодиспластического синдрома зависят от степени тяжести заболевания, возраста пациента, общего состояния здоровья и других индивидуальных факторов. Основные подходы к лечению включают поддерживающую терапию, химиотерапию и пересадку костного мозга.
Поддерживающая терапия направлена на облегчение симптомов и улучшение качества жизни пациента. Она может включать трансфузии крови для коррекции анемии и повышения уровня гемоглобина, а также применение препаратов, стимулирующих выработку кровяных клеток. В некоторых случаях могут назначаться антибиотики для предотвращения или лечения инфекций, особенно если у пациента наблюдается снижение уровня лейкоцитов.
Химиотерапия используется для уничтожения аномальных клеток в костном мозге и восстановления нормального кроветворения. Этот метод может быть эффективен для пациентов с более тяжелыми формами миелодиспластического синдрома. Химиотерапевтические препараты могут помочь замедлить прогрессирование заболевания и улучшить общее состояние пациента. Однако химиотерапия также может вызывать побочные эффекты, такие как тошнота, усталость и повышенная восприимчивость к инфекциям, что требует тщательного мониторинга и поддержки со стороны медицинских специалистов.
Пересадка костного мозга, или трансплантация стволовых клеток, является наиболее радикальным методом лечения миелодиспластического синдрома. Этот подход может быть рекомендован для молодых пациентов с тяжелыми формами заболевания, когда другие методы лечения не дали желаемого результата. Пересадка позволяет заменить аномальные клетки костного мозга здоровыми клетками донора, что может привести к полному выздоровлению. Однако этот метод также сопряжен с определенными рисками, включая отторжение трансплантата и развитие инфекционных осложнений, поэтому он требует тщательной подготовки и наблюдения.
Каждый из этих методов лечения имеет свои показания и противопоказания, и выбор наиболее подходящего варианта должен осуществляться совместно с лечащим врачом, который учтет все индивидуальные особенности пациента и характер заболевания.
1. Поддерживающая терапия
Поддерживающая терапия является важным компонентом лечения миелодиспластического синдрома, направленным на улучшение общего состояния пациента и минимизацию симптомов. Она может включать в себя несколько ключевых направлений.
Во-первых, трансфузии крови могут быть необходимы для коррекции анемии, которая часто наблюдается у пациентов с МДС. Поскольку заболевание приводит к недостаточному образованию эритроцитов, регулярные переливания могут помочь поддерживать уровень гемоглобина и улучшить переносимость физических нагрузок.
Во-вторых, использование препаратов, стимулирующих выработку кровяных клеток, таких как эритропоэтин, может быть рекомендовано для повышения уровня красных кровяных клеток. Эти препараты помогают организму производить больше эритроцитов, что может снизить необходимость в трансфузиях.
Также важно учитывать профилактику инфекций, так как у пациентов с миелодиспластическим синдромом может наблюдаться снижение уровня белых кровяных клеток, что увеличивает риск инфекционных заболеваний. В таких случаях могут быть назначены антибиотики или противогрибковые препараты для предотвращения инфекций, особенно в периоды, когда уровень лейкоцитов низок.
Кроме того, поддерживающая терапия может включать в себя применение препаратов для улучшения функции тромбоцитов, что поможет снизить риск кровоточивости. В некоторых случаях может потребоваться использование препаратов, способствующих улучшению общего состояния пациента, таких как витамины и минералы.
Важно, чтобы поддерживающая терапия была индивидуализирована для каждого пациента, учитывая его общее состояние, уровень клеток крови и наличие сопутствующих заболеваний. Регулярные обследования и мониторинг состояния здоровья помогут врачам корректировать лечение в зависимости от изменений в состоянии пациента.
2. Химиотерапия
Химиотерапия является одним из основных методов лечения миелодиспластического синдрома, особенно в случаях, когда заболевание прогрессирует и требует более агрессивного подхода. Этот метод основан на использовании лекарственных препаратов, которые направлены на уничтожение аномальных клеток в костном мозге и стимулирование образования здоровых клеток.
Существует несколько схем химиотерапии, которые могут быть использованы в зависимости от типа миелодиспластического синдрома, его тяжести и общего состояния пациента. Одной из наиболее распространенных схем является применение комбинации цитостатиков, таких как азатиоприн, циклофосфамид и другие препараты, которые помогают подавить аномальное кроветворение и способствуют восстановлению нормального процесса.
Важно отметить, что химиотерапия может вызывать ряд побочных эффектов, таких как тошнота, усталость, снижение иммунитета и увеличение риска инфекций. Поэтому лечение должно проводиться под строгим контролем врача, который сможет корректировать дозировки и при необходимости назначать дополнительные препараты для облегчения состояния пациента.
Кроме того, химиотерапия может быть назначена в сочетании с другими методами лечения, такими как поддерживающая терапия или пересадка костного мозга. Это позволяет повысить эффективность лечения и улучшить прогноз для пациентов с миелодиспластическим синдромом.
В целом, химиотерапия является важным инструментом в борьбе с миелодиспластическим синдромом, и ее применение требует тщательного подхода и индивидуального выбора схемы лечения для каждого пациента.
3. Пересадка костного мозга
Пересадка костного мозга является одним из наиболее эффективных методов лечения миелодиспластического синдрома, особенно в случаях, когда заболевание прогрессирует и другие терапевтические подходы оказываются неэффективными. Этот метод подразумевает замену больного костного мозга, который не способен производить достаточное количество здоровых клеток крови, на здоровый костный мозг донора.
Процедура пересадки может быть аллогенной, когда донором становится другой человек, или аутологичной, когда используются собственные клетки пациента, предварительно обработанные и введенные обратно после высокодозной химиотерапии. Аллогенная пересадка чаще всего применяется при миелодиспластическом синдроме, так как она позволяет получить здоровые стволовые клетки от донора, что может значительно улучшить шансы на выздоровление.
Перед проведением пересадки необходима тщательная подготовка пациента, которая включает в себя полное обследование, оценку состояния здоровья и определение совместимости с донорскими клетками. Важно, чтобы донор и реципиент имели схожие антигены, что снижает риск отторжения трансплантата и развития осложнений.
После пересадки пациенту требуется длительное наблюдение и поддерживающая терапия, направленная на предотвращение инфекций и управление возможными побочными эффектами. К ним могут относиться реакции на трансплантат, такие как болезнь «трансплантат против хозяина», когда донорские клетки атакуют ткани реципиента. Поэтому важно, чтобы пациенты находились под постоянным контролем специалистов, которые могут своевременно реагировать на любые изменения в состоянии здоровья.
Пересадка костного мозга не является универсальным решением и подходит не всем пациентам. Решение о проведении процедуры принимается индивидуально, с учетом общего состояния пациента, возраста, сопутствующих заболеваний и других факторов. Однако для многих людей с миелодиспластическим синдромом пересадка костного мозга может стать единственным шансом на выздоровление и возвращение к полноценной жизни.
Прогноз и профилактика миелодиспластического синдрома
Прогноз при миелодиспластическом синдроме может варьироваться в зависимости от множества факторов, включая возраст пациента, общее состояние здоровья, тип МДС и наличие сопутствующих заболеваний. В некоторых случаях заболевание может прогрессировать в острый миелоидный лейкоз, что значительно ухудшает прогноз. Однако при своевременной диагностике и адекватном лечении многие пациенты могут жить достаточно долго и с приемлемым качеством жизни. Важно отметить, что индивидуальные особенности каждого пациента играют ключевую роль в определении прогноза.
Профилактика миелодиспластического синдрома в настоящее время остается сложной задачей, так как точные причины его возникновения до конца не изучены. Тем не менее, существуют некоторые рекомендации, которые могут помочь снизить риск развития этого заболевания. В первую очередь, следует избегать воздействия токсичных веществ, таких как бензол и некоторые химические препараты, которые могут негативно влиять на костный мозг. Также важно поддерживать здоровый образ жизни, включая сбалансированное питание, регулярные физические нагрузки и отказ от курения. Регулярные медицинские осмотры и анализы крови могут помочь в раннем выявлении возможных отклонений в состоянии здоровья, что также способствует своевременному обращению за медицинской помощью.
Профилактика
Профилактика миелодиспластического синдрома на сегодняшний день остается сложной задачей, так как точные причины его возникновения до конца не изучены. Однако существуют некоторые рекомендации, которые могут помочь снизить риск развития этого заболевания.
Во-первых, важно избегать воздействия токсичных веществ, таких как химические соединения, используемые в некоторых отраслях промышленности. Например, длительное воздействие бензола и других канцерогенов может увеличить вероятность развития миелодиспластического синдрома. Поэтому работники, занятые в таких сферах, должны строго соблюдать правила безопасности и использовать защитные средства.
Во-вторых, необходимо следить за состоянием здоровья и проходить регулярные медицинские обследования. Это особенно актуально для людей, имеющих в анамнезе заболевания крови или тех, кто перенес химиотерапию и радиотерапию. Раннее выявление изменений в крови может помочь в своевременной диагностике и лечении.
Также стоит обратить внимание на образ жизни. Здоровое питание, регулярные физические нагрузки и отказ от курения могут способствовать укреплению иммунной системы и улучшению общего состояния организма. Витамины и минералы, такие как фолиевая кислота и витамин B12, играют важную роль в поддержании нормального кроветворения, поэтому их достаточное потребление также может быть полезным.
Наконец, важно помнить о психоэмоциональном состоянии. Стресс и депрессия могут негативно сказываться на здоровье, поэтому стоит уделять внимание методам релаксации и поддерживать положительный эмоциональный фон.
Хотя полностью предотвратить миелодиспластический синдром невозможно, соблюдение этих рекомендаций может помочь снизить риск его развития и улучшить общее состояние здоровья.
Заключение
Миелодиспластический синдром представляет собой серьезное заболевание, требующее внимательного отношения как со стороны медицинских специалистов, так и со стороны пациентов. Ранняя диагностика и понимание симптомов могут сыграть ключевую роль в успешном лечении и улучшении качества жизни. Несмотря на то, что миелодиспластический синдром может быть сложным для восприятия, важно помнить, что существуют различные методы лечения, которые могут помочь контролировать заболевание и снизить риск осложнений.
Профилактика, хотя и не всегда возможна, включает в себя регулярные медицинские осмотры, особенно для людей, находящихся в группе риска. Знание о своем состоянии и активное участие в процессе лечения могут значительно повысить шансы на успешный исход. Обсуждение всех возможных вариантов лечения с врачом, а также поддержка со стороны близких людей могут помочь пациентам справиться с этим сложным диагнозом.
В заключение, миелодиспластический синдром — это не приговор. Своевременное обращение за медицинской помощью и следование рекомендациям специалистов могут значительно улучшить прогноз и качество жизни пациентов.
Вопрос-ответ
Как проявляется миелодиспластический синдром?
Проявления заболевания обычно возникают из-за нехватки различных типов клеток крови: Анемия, или дефицит переносящих кислород эритроцитов, приводит к появлению головокружений, слабости, усталости, бледности кожи и одышки – ощущению нехватки воздуха.
Как вылечить миелодиспластический синдром?
Лечение МДС В зависимости от числа бластов, цитопений, выявленных генетических изменений выделяют 4 группы риска: высокий, промежуточный 1, промежуточный 2, низкий. Единственный действенный метод лечения, обеспечивающий лечение, – пересадка костного мозга.
Какой анализ крови показывает миелодиспластический синдром?
Тесты для диагностики МДС Общий анализ крови (ОАК) с лейкоцитарной формулой : это процедура, при которой берется образец крови и проверяется следующее: Количество эритроцитов и тромбоцитов. Количество и тип лейкоцитов.
Сколько живут с МДС?
МДС является потенциально смертельным заболеванием. Это связано с риском развития недостаточности костного мозга, а также “перерождением” патологии в острый миелоидный лейкоз. Более половины пациентов живут примерно 2, 5 года.
Советы
СОВЕТ №1
Обратите внимание на симптомы. Миелодиспластический синдром может проявляться различными симптомами, такими как усталость, слабость, частые инфекции или легкие кровотечения. Если вы заметили у себя или близких подобные признаки, не откладывайте визит к врачу.
СОВЕТ №2
Регулярно проходите медицинские обследования. Ранняя диагностика миелодиспластического синдрома может значительно улучшить прогноз. Убедитесь, что вы регулярно сдаете анализы крови и проходите обследования, особенно если у вас есть предрасположенность к заболеваниям крови.
СОВЕТ №3
Изучите свою медицинскую историю. Если у вас или ваших близких были случаи заболеваний крови, важно сообщить об этом врачу. Это поможет ему лучше оценить риски и назначить необходимые исследования для диагностики миелодиспластического синдрома.