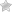Понимание эписклерита
Эписклерит представляет собой воспаление эписклеры — тонкой соединительнотканной оболочки, которая располагается между склерой (белочной оболочкой глаза) и конъюнктивой. Это заболевание чаще всего проявляется в виде локализованного воспалительного процесса, который может быть как односторонним, так и двусторонним. Эписклерит может быть классифицирован на два основных типа: простой и узловой. Простой эписклерит характеризуется менее выраженными симптомами, в то время как узловая форма может проявляться в виде болезненных узелков на поверхности глаза.
Эти воспалительные изменения могут быть вызваны различными факторами, включая инфекционные и неинфекционные причины. Эписклерит, как правило, не приводит к серьезным последствиям для зрения и часто проходит самостоятельно, однако в некоторых случаях может потребоваться медицинское вмешательство для облегчения симптомов и предотвращения возможных осложнений.
Важно отметить, что эписклерит часто ассоциируется с другими системными заболеваниями, такими как ревматоидный артрит, системная красная волчанка и другие аутоиммунные расстройства. Поэтому понимание этого состояния и его возможных причин имеет ключевое значение для своевременной диагностики и лечения. Эписклерит может возникать в любом возрасте, но чаще всего диагностируется у людей среднего возраста.
Эписклерит — это воспаление эписклеральной ткани, расположенной между конъюнктивой и склерой глаза. Врачи отмечают, что это заболевание чаще всего проявляется в виде покраснения и дискомфорта в глазах, однако оно обычно не сопровождается значительной болью или нарушением зрения. Эписклерит может быть как идиопатическим, так и связанным с системными заболеваниями, такими как ревматоидный артрит или волчанка. Важно, что диагностика основывается на клиническом осмотре и исключении других заболеваний. Лечение, как правило, включает применение противовоспалительных капель, что позволяет быстро облегчить симптомы. Врачи подчеркивают, что при появлении признаков воспаления глаз необходимо обратиться к специалисту для своевременной диагностики и лечения.

Причины возникновения эписклерита
Эписклерит может возникать по различным причинам, и понимание этих факторов важно для эффективного лечения и профилактики заболевания. В большинстве случаев эписклерит является идиопатическим, что означает, что точная причина его возникновения остается неизвестной. Тем не менее, существует ряд факторов, которые могут способствовать развитию этого воспалительного процесса.
Одной из основных причин эписклерита является аутоиммунная реакция, при которой иммунная система организма начинает атаковать собственные ткани, включая эписклеру. Это может происходить на фоне различных системных заболеваний, таких как ревматоидный артрит, системная красная волчанка или синдром Шегрена. В таких случаях эписклерит может быть проявлением более серьезного заболевания, требующего комплексного подхода к лечению.
Инфекционные агенты также могут играть роль в развитии эписклерита. Вирусные или бактериальные инфекции, такие как герпес или хламидийная инфекция, могут вызывать воспаление в области глаз. В некоторых случаях эписклерит может быть связан с конъюнктивитом или другими инфекционными заболеваниями глаз.
Травмы глаза, включая механические повреждения или химические ожоги, также могут стать триггером для возникновения эписклерита. Даже незначительные травмы могут привести к воспалению, если они затрагивают эписклеру или окружающие ткани.
Кроме того, факторы окружающей среды, такие как длительное воздействие ультрафиолетового излучения или загрязненного воздуха, могут способствовать развитию воспалительных процессов в глазах. Профессиональная деятельность, связанная с длительным пребыванием на солнце или в условиях повышенной пыли и химических веществ, может увеличить риск возникновения эписклерита.
Наконец, генетическая предрасположенность также может играть роль в развитии этого заболевания. Если в семье были случаи аутоиммунных заболеваний или других воспалительных процессов, риск возникновения эписклерита может быть выше.
Таким образом, причины возникновения эписклерита разнообразны и могут включать как системные заболевания, так и внешние факторы. Понимание этих причин поможет в более точной диагностике и выборе эффективного лечения для каждого конкретного случая.
Симптомы эписклерита
Симптомы эписклерита могут варьироваться от легких до более выраженных проявлений, что зависит от степени воспаления и индивидуальных особенностей организма. Основным симптомом является покраснение глаза, которое может быть локализованным или распространенным. Это покраснение обусловлено расширением кровеносных сосудов в эписклере и может быть заметно при осмотре.
Пациенты часто жалуются на дискомфорт, который может проявляться в виде ощущения инородного тела в глазу, зуда или жжения. Эти ощущения могут усиливаться при воздействии света или при длительном чтении. В некоторых случаях наблюдается слезотечение, которое также может быть связано с раздражением глазной поверхности.
Важно отметить, что в отличие от конъюнктивита, при эписклерите обычно отсутствует выделение из глаз. Тем не менее, некоторые пациенты могут испытывать легкую чувствительность к свету (фотофобию), что также является характерным признаком данного заболевания.
В редких случаях эписклерит может сопровождаться болевыми ощущениями, которые могут быть как острыми, так и тупыми. Боль, как правило, незначительная и не приводит к значительному ухудшению зрения. Однако, если симптомы становятся более выраженными или не проходят в течение нескольких дней, это может указывать на необходимость обращения к врачу для дальнейшего обследования и лечения.
Эписклерит — это воспаление эписклеры, тонкой оболочки, покрывающей белок глаза. Многие люди не знают о существовании этого состояния, но оно может вызывать дискомфорт и покраснение. Симптомы обычно включают болезненность, слезотечение и чувствительность к свету. Важно отметить, что эписклерит чаще всего имеет доброкачественный характер и может проходить самостоятельно. Однако в некоторых случаях он может быть связан с системными заболеваниями, такими как ревматоидный артрит. Лечение обычно включает противовоспалительные капли и, в редких случаях, кортикостероиды. Регулярные осмотры у офтальмолога помогут предотвратить осложнения и обеспечить своевременное вмешательство.

Как диагностируется эписклерит?
Для диагностики эписклерита врач проводит комплексный подход, который включает в себя несколько ключевых этапов.
Первым шагом является осмотр глаз. Офтальмолог внимательно изучает состояние глазного яблока, обращая внимание на наличие покраснения, отека и других визуальных изменений. Врач может использовать специальные инструменты, такие как щелевая лампа, для более детального исследования структуры глаза и выявления воспалительных процессов.
Затем могут быть назначены анализы. В зависимости от клинической картины и предполагаемых причин заболевания, могут быть проведены анализы крови для определения наличия инфекций или аутоиммунных заболеваний. Эти анализы помогают врачу понять, есть ли системные причины, способствующие развитию эписклерита.
Также важным этапом является исключение других заболеваний. Эписклерит может иметь схожие симптомы с другими глазными заболеваниями, такими как конъюнктивит или склерит. Для этого врач может рекомендовать дополнительные исследования, такие как ультразвуковое исследование глаза или другие визуализирующие методы, чтобы подтвердить диагноз и исключить более серьезные патологии.
Таким образом, диагностика эписклерита требует внимательного подхода и может включать в себя несколько этапов, чтобы обеспечить точность и эффективность лечения.
1. Осмотр глаз
При осмотре глаз врач-офтальмолог обращает внимание на различные аспекты состояния пациента. В первую очередь, он проводит визуальную оценку внешнего вида глаз, включая конъюнктиву и эписклеру. При эписклерите может наблюдаться покраснение и отек в области эписклеры, что является одним из характерных признаков заболевания. Врач также может использовать щелевую лампу — специальный инструмент, который позволяет более детально рассмотреть анатомические структуры глаза и выявить возможные изменения.
Во время осмотра врач может попросить пациента выполнить несколько простых тестов, таких как моргание или фокусировка на различных объектах, чтобы оценить уровень дискомфорта и наличие других симптомов. Также важно обратить внимание на реакцию зрачков на свет и их симметричность, так как это может дать дополнительные подсказки о состоянии глаз и наличии воспалительных процессов.
Кроме того, врач может провести тесты на наличие слезной жидкости, чтобы определить, нет ли у пациента синдрома сухого глаза, который может усугублять симптомы эписклерита. Важно отметить, что осмотр глаз — это первый шаг в диагностике, который помогает врачу сформировать общее представление о состоянии пациента и определить необходимость проведения дополнительных исследований.

2. Анализы
Анализы играют важную роль в диагностике эписклерита, поскольку они помогают исключить другие возможные причины воспаления и определить наличие сопутствующих заболеваний. Врач может назначить несколько видов анализов, чтобы получить полное представление о состоянии пациента.
Одним из основных анализов является общий анализ крови. Он позволяет выявить наличие воспалительного процесса в организме, что может быть подтверждено повышением уровня лейкоцитов и ускорением оседания эритроцитов (СОЭ). Эти показатели могут указать на активное воспаление, однако не являются специфичными для эписклерита.
Также может быть проведен биохимический анализ крови, который помогает оценить функцию различных органов и систем. В частности, анализ на уровень мочевой кислоты, антистрептолизина О и других маркеров может помочь в диагностике системных заболеваний, таких как подагра или ревматоидный артрит, которые могут быть связаны с развитием эписклерита.
В некоторых случаях может потребоваться анализ на наличие инфекционных агентов, таких как вирусы или бактерии. Это особенно актуально, если у пациента есть подозрение на инфекционную природу воспаления. Врач может назначить серологические тесты или ПЦР-диагностику для выявления специфических патогенов.
Кроме того, если есть подозрение на наличие аутоиммунного заболевания, могут быть назначены специфические тесты на антитела, такие как антинуклеарные антитела (ANA) или ревматоидный фактор. Эти анализы помогают определить, есть ли у пациента предрасположенность к системным заболеваниям, которые могут вызывать эписклерит.
Таким образом, анализы являются важным инструментом в диагностическом процессе, позволяя врачу получить полное представление о состоянии пациента и исключить другие возможные причины воспаления.
3. Исключение других заболеваний
Исключение других заболеваний является важным этапом в диагностике эписклерита. Поскольку симптомы этого состояния могут пересекаться с проявлениями других глазных заболеваний, необходимо провести тщательное обследование для установления точного диагноза. Врач-офтальмолог может использовать различные методы для исключения таких заболеваний, как конъюнктивит, склерит, увеит и другие воспалительные процессы.
Во-первых, важно провести дифференциальную диагностику, чтобы определить, нет ли у пациента более серьезных заболеваний, которые могут требовать другого подхода к лечению. Например, склерит, который также вызывает воспаление, может привести к более серьезным последствиям, чем эписклерит. Врач может обратить внимание на характер боли, степень покраснения и наличие других симптомов, таких как светобоязнь или выделения из глаза.
Во-вторых, могут быть назначены дополнительные исследования, такие как ультразвуковое исследование глаза или оптическая когерентная томография. Эти методы позволяют более детально изучить состояние тканей глаза и выявить возможные изменения, которые могут указывать на наличие других заболеваний.
Кроме того, важно учитывать общие заболевания пациента, такие как ревматоидный артрит, системная красная волчанка или другие аутоиммунные расстройства, которые могут способствовать развитию воспалительных процессов в глазах. В таких случаях может потребоваться консультация других специалистов, например, ревматолога, для комплексного подхода к лечению.
Таким образом, исключение других заболеваний является ключевым шагом в установлении диагноза эписклерита и позволяет избежать ошибок в лечении, что в конечном итоге способствует более эффективному восстановлению здоровья пациента.
Лечение эписклерита
Лечение эписклерита направлено на уменьшение воспаления и облегчение симптомов. В зависимости от степени тяжести заболевания и его причин, могут применяться различные методы терапии.
Применение противовоспалительных препаратов является основным подходом в лечении эписклерита. Обычно назначаются нестероидные противовоспалительные средства (НПВС), которые помогают снизить воспаление и облегчить боль. Эти препараты могут быть как в виде глазных капель, так и в виде системных форм (таблетки или инъекции). Важно следовать рекомендациям врача по дозировке и продолжительности курса лечения, чтобы избежать возможных побочных эффектов.
В некоторых случаях, особенно если заболевание не поддается контролю с помощью НПВС, могут быть назначены кортикостероиды. Эти препараты обладают более сильным противовоспалительным действием и могут быть использованы в виде глазных капель или системно. Однако их применение требует осторожности, так как кортикостероиды могут вызывать серьезные побочные эффекты, включая повышение внутриглазного давления и развитие катаракты. Поэтому их назначение должно быть обосновано и контролироваться врачом.
Лечение основного заболевания также играет важную роль в терапии эписклерита. Если эписклерит является следствием системного заболевания, такого как ревматоидный артрит или системная красная волчанка, то необходимо проводить лечение основного состояния. Это может включать использование иммунодепрессантов или других специфических препаратов, направленных на контроль основного заболевания, что, в свою очередь, может помочь в уменьшении симптомов эписклерита.
Важно помнить, что лечение должно быть индивидуализированным и проводиться под наблюдением квалифицированного специалиста. Регулярные осмотры и мониторинг состояния пациента помогут избежать осложнений и обеспечить эффективное управление заболеванием.
1. Применение противовоспалительных препаратов
Применение противовоспалительных препаратов является основным методом лечения эписклерита. Эти препараты помогают уменьшить воспаление и облегчить симптомы, такие как боль и дискомфорт в глазах. В зависимости от тяжести заболевания и индивидуальных особенностей пациента, могут использоваться как местные, так и системные противовоспалительные средства.
Местные противовоспалительные препараты, такие как нестероидные противовоспалительные средства (НПВС), обычно назначаются в виде капель для глаз. Они действуют непосредственно на пораженную область, уменьшая воспаление и облегчая болевые ощущения. Примеры таких препаратов включают диклофенак и кеторолак. Эти капли могут быть использованы в течение короткого периода времени, чтобы избежать возможных побочных эффектов, связанных с длительным применением.
В случаях более тяжелого воспаления или если местные препараты не дают желаемого эффекта, могут быть назначены системные противовоспалительные средства. Это могут быть нестероидные противовоспалительные препараты в таблетированной форме, такие как ибупрофен или напроксен. Они помогают контролировать воспаление и могут быть особенно полезны, если у пациента имеются сопутствующие заболевания, которые требуют более комплексного подхода к лечению.
Важно отметить, что назначение противовоспалительных препаратов должно проводиться врачом-офтальмологом, который сможет оценить состояние пациента и выбрать наиболее подходящий вариант лечения. Самолечение может привести к ухудшению состояния и развитию осложнений, поэтому крайне важно следовать рекомендациям специалиста.
2. Кортикостероиды
Кортикостероиды являются одним из основных методов лечения эписклерита, особенно в случаях, когда воспаление выражено или не поддается контролю с помощью обычных противовоспалительных препаратов. Эти препараты помогают уменьшить воспаление и облегчить симптомы, такие как покраснение и болезненность.
Кортикостероиды могут быть назначены в различных формах: местно в виде капель для глаз, системно в виде таблеток или инъекций. Местные кортикостероиды, как правило, используются в легких случаях, когда воспаление ограничено и не требует серьезного вмешательства. Они действуют непосредственно на пораженную область, минимизируя риск системных побочных эффектов.
В более тяжелых случаях, когда воспаление охватывает большую часть эписклеры или есть риск развития осложнений, может потребоваться системное применение кортикостероидов. Это может быть необходимо для быстрого контроля воспалительного процесса и предотвращения ухудшения состояния пациента.
Важно отметить, что лечение кортикостероидами должно проводиться под строгим контролем врача. Длительное использование этих препаратов может привести к различным побочным эффектам, таким как повышение внутриглазного давления, катаракта и другие системные эффекты. Поэтому врач всегда оценивает соотношение пользы и риска, а также разрабатывает индивидуальный план лечения, который может включать постепенное снижение дозы кортикостероидов по мере улучшения состояния пациента.
В заключение, кортикостероиды играют важную роль в лечении эписклерита, особенно в случаях, когда воспаление требует более агрессивного подхода. Однако их использование должно быть обоснованным и контролируемым, чтобы минимизировать возможные риски и побочные эффекты.
3. Лечение основного заболевания
Лечение основного заболевания является важным аспектом в терапии эписклерита, поскольку это воспаление может быть связано с различными системными заболеваниями. В первую очередь, необходимо установить, какое именно основное заболевание вызывает эписклерит. Это может быть, например, ревматоидный артрит, системная красная волчанка, болезнь Бехтерева или другие аутоиммунные расстройства.
После диагностики основного заболевания врач может назначить соответствующее лечение, которое направлено на контроль и управление этим состоянием. Например, если эписклерит вызван ревматоидным артритом, то основное внимание будет уделено применению противовоспалительных и иммунодепрессивных препаратов, таких как метотрексат или биологические агенты. Эти лекарства помогают снизить активность аутоиммунного процесса и, как следствие, уменьшают воспаление в эписклере.
В случае, если эписклерит связан с инфекционными заболеваниями, может потребоваться назначение антибиотиков или противовирусных средств. Лечение основного заболевания не только способствует улучшению состояния глаз, но и помогает предотвратить рецидивы эписклерита в будущем.
Важно отметить, что при наличии системных заболеваний, требующих длительного лечения, пациентам необходимо регулярно проходить обследования и мониторинг состояния здоровья. Это позволит своевременно корректировать терапию и минимизировать риск осложнений, связанных как с основным заболеванием, так и с эписклеритом.
Таким образом, комплексный подход к лечению основного заболевания является ключевым элементом в управлении эписклеритом и улучшении качества жизни пациента.
Прогноз и возможные осложнения
Прогноз при эписклерите, как правило, благоприятный. Большинство пациентов наблюдают значительное улучшение состояния после начала лечения, и заболевание часто проходит без серьезных последствий. Однако важно учитывать, что в некоторых случаях могут возникать осложнения, которые требуют дополнительного внимания.
Острота зрения может быть затронута в случае, если воспаление распространяется на более глубокие слои глаза или если эписклерит является следствием другого, более серьезного заболевания. В таких ситуациях пациенты могут испытывать временное или постоянное ухудшение зрения. Поэтому важно регулярно проходить осмотры у офтальмолога, чтобы контролировать состояние глаз и своевременно выявлять возможные изменения.
Хронические формы заболевания могут развиваться у некоторых пациентов, особенно если эписклерит связан с системными заболеваниями, такими как ревматоидный артрит или другие аутоиммунные расстройства. Хронический эписклерит может приводить к повторяющимся эпизодам воспаления, что, в свою очередь, может вызвать длительный дискомфорт и необходимость в более агрессивном лечении. В таких случаях важно не только контролировать симптомы, но и активно заниматься лечением основного заболевания, чтобы снизить риск рецидивов.
Таким образом, хотя эписклерит в большинстве случаев имеет хороший прогноз, важно быть внимательным к своему состоянию и следовать рекомендациям врача, чтобы минимизировать риск осложнений и сохранить здоровье глаз.
1. Острота зрения
Эписклерит, как правило, не приводит к значительным изменениям остроты зрения. Однако в некоторых случаях, особенно если заболевание сопровождается выраженным воспалением или отеком, может наблюдаться временное ухудшение зрения. Это связано с тем, что воспаление может вызывать дискомфорт и затруднять фокусировку взгляда.
Важно отметить, что эписклерит обычно не затрагивает внутренние структуры глаза, такие как сетчатка или зрительный нерв, что и объясняет, почему острота зрения в большинстве случаев остается на прежнем уровне. Тем не менее, если у пациента возникают жалобы на ухудшение зрения, это может указывать на наличие сопутствующих заболеваний или осложнений, требующих дополнительного обследования.
При правильном лечении и контроле состояния, большинство пациентов с эписклеритом восстанавливают нормальное зрение без каких-либо долгосрочных последствий. Однако регулярные осмотры у офтальмолога необходимы для мониторинга состояния и исключения других возможных причин ухудшения зрения.
2. Хронические формы заболевания
Хронические формы эписклерита могут развиваться в результате недостаточного или неправильного лечения острого воспаления. В таких случаях симптомы могут проявляться периодически, с чередованием обострений и ремиссий. Пациенты могут испытывать постоянный дискомфорт, который может включать покраснение глаз, чувство жжения или зуда, а также повышенную чувствительность к свету.
Одним из основных рисков хронического эписклерита является возможность развития сопутствующих заболеваний, таких как склерит или другие воспалительные процессы в глазах. Эти состояния могут привести к более серьезным осложнениям, включая ухудшение остроты зрения.
Важно отметить, что хронический эписклерит может быть связан с системными заболеваниями, такими как ревматоидный артрит или другие аутоиммунные расстройства. В таких случаях лечение должно быть направлено не только на устранение симптомов глазного воспаления, но и на контроль основного заболевания, что требует комплексного подхода и тесного сотрудничества с врачами различных специальностей.
Пациенты с хроническим эписклеритом должны находиться под регулярным наблюдением офтальмолога, чтобы своевременно выявлять возможные изменения в состоянии глаз и корректировать лечение. Важно также следить за общим состоянием здоровья и при необходимости проходить обследования для исключения системных заболеваний, которые могут способствовать развитию хронического воспаления.
Способы профилактики эписклерита
Способы профилактики эписклерита включают в себя несколько ключевых аспектов, которые могут помочь снизить риск возникновения этого заболевания.
Во-первых, важно следить за общим состоянием здоровья и своевременно обращаться к врачу при появлении любых симптомов, которые могут указывать на воспалительные процессы в организме. Регулярные медицинские осмотры помогут выявить и лечить сопутствующие заболевания, которые могут способствовать развитию эписклерита.
Во-вторых, следует уделять внимание гигиене глаз. Это включает в себя регулярное мытье рук перед прикосновением к лицу и глазам, а также использование защитных очков в условиях повышенной загрязненности или при работе с химическими веществами. Защита глаз от ультрафиолетового излучения с помощью солнцезащитных очков также может снизить риск воспалительных заболеваний.
В-третьих, важно поддерживать здоровый образ жизни. Правильное питание, регулярные физические нагрузки и отказ от вредных привычек, таких как курение и злоупотребление алкоголем, способствуют укреплению иммунной системы и общему улучшению здоровья, что может снизить вероятность развития различных заболеваний, включая эписклерит.
Кроме того, людям с хроническими заболеваниями, такими как ревматоидный артрит или системная красная волчанка, следует быть особенно внимательными к своему состоянию и соблюдать рекомендации врачей, так как эти заболевания могут повышать риск воспалительных процессов в глазах.
Наконец, важно избегать стрессовых ситуаций и находить время для отдыха и расслабления. Стресс может негативно влиять на общее состояние здоровья и способствовать обострению хронических заболеваний, что, в свою очередь, может привести к развитию эписклерита.
Соблюдение этих рекомендаций поможет снизить риск возникновения эписклерита и сохранить здоровье глаз.
Заключение
Эписклерит глаза, несмотря на свою относительную редкость, является важной темой для обсуждения, так как он может существенно влиять на качество жизни пациентов. Важно помнить, что своевременная диагностика и адекватное лечение могут значительно снизить риск осложнений и улучшить прогноз.
Понимание причин возникновения и симптомов эписклерита позволяет не только быстрее обратиться за медицинской помощью, но и повысить осведомленность о состоянии своего здоровья. Важно также учитывать, что эписклерит может быть связан с другими заболеваниями, что подчеркивает необходимость комплексного подхода к лечению.
Профилактика данного заболевания включает в себя регулярные осмотры у офтальмолога, особенно для людей с предрасположенностью к воспалительным процессам. Здоровый образ жизни, контроль за хроническими заболеваниями и своевременная медицинская помощь могут помочь в снижении риска развития эписклерита.
В заключение, эписклерит — это заболевание, которое требует внимания и понимания. Обращение к специалистам при первых симптомах, соблюдение рекомендаций по лечению и профилактике могут помочь избежать серьезных последствий и сохранить здоровье глаз.
Вопрос-ответ
Почему появляется эписклерит?
Причины эписклерита чаще всего включают в себя системные заболевания, при которых нарушается баланс иммунной системы. Это приводит к тому, что клетки иммунитета начинают повреждать внутриглазные структуры.
Что будет, если не лечить эписклерит?
Эписклерит может привести к повышенной чувствительности к яркому свету, что способно усугубить дискомфорт. Повышенное слезоотделение. У некоторых пациентов может наблюдаться слезотечение, хотя это не всегда случается. Опухание или покраснение глаз.
Сколько по времени лечится эписклерит?
Обычно эписклерит длится недолго и в большинстве случаев самостоятельно проходит без всякого лечения в течение 7-14 дней. Данная патология чаще всего встречается у пожилых людей, и, как правило, 70% заболевших – это женщины.
Какие капли при эписклерите?
Хороший эффект дают комбинированные составы (капли Тобрадекс или Софрадекс). Их назначают для профилактики вторичного инфицирования. При тяжелом течении назначают глюкокортикостероиды – капли Дексаметазон.
Советы
СОВЕТ №1
Если вы заметили покраснение или дискомфорт в глазах, не откладывайте визит к офтальмологу. Эписклерит может быть симптомом более серьезных заболеваний, и ранняя диагностика поможет избежать осложнений.
СОВЕТ №2
Обратите внимание на свои привычки. Избегайте длительного пребывания за компьютером без перерывов, используйте увлажняющие капли для глаз и следите за освещением в помещении, чтобы снизить нагрузку на зрение.
СОВЕТ №3
Если у вас уже был диагностирован эписклерит, следуйте рекомендациям врача и не пренебрегайте назначенными лечением и профилактическими мерами. Это поможет предотвратить рецидивы и улучшить общее состояние глаз.
СОВЕТ №4
Обратите внимание на свое общее здоровье. Эписклерит может быть связан с системными заболеваниями, такими как ревматоидный артрит или другие воспалительные процессы. Регулярные медицинские осмотры помогут выявить и контролировать эти состояния.